Trombose da veia renal - Renal vein thrombosis
| Trombose da veia renal | |
|---|---|
| Outros nomes | Coágulo de sangue na veia renal |
 | |
| As superfícies anteriores dos rins, mostrando as áreas de contato das vísceras vizinhas. | |
| Especialidade |
Nefrologia |
A trombose da veia renal (RVT) é a formação de um coágulo na veia que drena o sangue dos rins, levando à redução da drenagem de um ou de ambos os rins e à possível migração do coágulo para outras partes do corpo. Descrita pela primeira vez pelo patologista alemão Friedrich Daniel von Recklinghausen em 1861, a RVT afeta mais comumente duas subpopulações: recém-nascidos com anormalidades de coagulação sanguínea ou desidratação e adultos com síndrome nefrótica .
A síndrome nefrótica, uma doença renal, causa perda excessiva de proteínas na urina, baixos níveis de albumina no sangue , altos níveis de colesterol no sangue e inchaço , desencadeando um estado de hipercoagulabilidade e aumentando as chances de formação de coágulos . Outras causas menos comuns incluem estado de hipercoagulabilidade, câncer, transplante de rim, síndrome de Behçet , síndrome do anticorpo antifosfolipídeo ou trauma contuso nas costas ou abdômen.
O tratamento da RVT se concentra principalmente na prevenção de novos coágulos sanguíneos nos rins e na manutenção da função renal estável. O uso de anticoagulantes tornou-se o tratamento padrão no tratamento dessa anormalidade. A glomerulonefrite membranosa , a causa mais comum de síndrome nefrótica em adultos, atinge seu pico em pessoas com idades entre 40 e 60 anos e tem duas vezes mais probabilidade de ocorrer em homens do que em mulheres. Uma vez que a síndrome nefrótica é a causa mais comum de RVT, pessoas com mais de 40 anos e homens têm maior risco de desenvolver trombose da veia renal.
sinais e sintomas
Além do flanco ocasional ou dor lombar causada por um coágulo repentino nas veias principais dos rins, RVT produz poucos sintomas. Alguns pacientes podem não apresentar sintomas, enquanto outros podem apresentar sangramento na urina, diminuição do débito urinário, edema e agravamento da proteinúria . Normalmente, o diagnóstico de RVT é feito pela primeira vez quando um paciente com síndrome nefrótica experimenta uma embolia pulmonar ou uma diminuição repentina da função renal ou insuficiência renal. A duração desses sintomas pode variar, uma vez que um coágulo sanguíneo pode se resolver sozinho, mas devem ser tomadas precauções para evitar a migração do coágulo para outras partes do corpo. A complicação mais grave da RVT é uma embolia pulmonar , causada por um coágulo, também chamado de trombo , que se origina da veia renal ou de qualquer outra veia do corpo e migra para a artéria pulmonar. A embolia pulmonar é uma condição séria porque; pode danificar os pulmões devido à hipertensão pulmonar e causar baixo teor de oxigênio no sangue, danificando outros órgãos do corpo. Esta condição pode causar a morte se não for tratada; cerca de 30% dos pacientes que sofrem de embolia pulmonar morrem, geralmente em uma hora.
Bebês e crianças pequenas com RVT induzida por desidratação podem apresentar sintomas de desidratação (boca seca, baixo débito urinário, perda de turgidez da pele) como vômitos, náuseas e febre, e os sintomas usuais de RVT como dor no flanco, sangue na urina, anemia , edema , rins aumentados e insuficiência renal.
Mecanismo
O mecanismo por trás do RVT não é diferente de outros tipos de coágulos sanguíneos em outras partes do corpo. Rudolf Virchow foi o primeiro a descrever o mecanismo fisiológico por trás da trombose venosa (coágulos sanguíneos) usando três fatores relacionados, conhecidos como Tríade de Virchow; lesão do vaso sanguíneo (lesão endotelial), diminuição do fluxo sanguíneo (estase) e aumento da coagulabilidade do sangue ( trombofilia ou hipercoagulabilidade). é possível que um desses fatores sozinho cause um coágulo sanguíneo, mas na maioria dos casos, uma combinação ou todos esses fatores induzem a formação de um coágulo sanguíneo. A diminuição da produção de urina ou da função renal podem ser os únicos sintomas observáveis causados por um coágulo sanguíneo na veia renal. Outras causas menos comuns incluem estado de hipercoagulabilidade, invasão por carcinoma de células renais, transplante renal, síndrome de Behçet , síndrome do anticorpo antifosfolipídeo ou trauma contuso nas costas ou abdômen.
Danos no tecido da veia
Danos ao tecido endotelial da veia podem ser causados por danos contusos, trauma durante a venografia, um transplante renal, tumores, rejeição aguda, vasculite ou microtrauma espontâneo ao endotélio devido à homocistinúria . A deficiência de cistationina beta sintase, também conhecida como homocistinúria , é uma doença hereditária autossômica recessiva em que o corpo não é capaz de processar certos blocos de construção de proteínas corretamente devido a uma mutação no gene CBS . Esta mutação faz com que o aminoácido homocistina não seja usado adequadamente, portanto, níveis elevados se acumulam no sangue, danificando o tecido endotelial e aumentando a probabilidade de RVT.
Fluxo sanguíneo diminuído
A causa mais comum de RVT em bebês é a desidratação. A desidratação pode ser causada pela redução do volume e do volume sanguíneo circulatório devido a anormalidades que esgotam a água, como diarreia ou vômito. A diminuição do volume sanguíneo devido à desidratação fará com que o fluxo sanguíneo seja desviado dos rins para outros órgãos, resultando em fluxo sanguíneo mais lento para os rins, aumentando as chances de ocorrência de coágulo sanguíneo. "A RVT é conhecida por ocorrer na ausência de choque clinicamente óbvio, por exemplo, após sofrimento neonatal e colocação de cateteres venosos centrais." A RVT também pode ser induzida por distorção pós-transplante ou distorção física ou compressão da veia renal, que dependendo da distorção da forma pode afetar a taxa de fluxo através da veia.
Hipercoagulabilidade
A hipercoagulabilidade é uma anomalia do sangue que aumenta o risco de formação de coágulos sanguíneos. Pacientes com síndrome nefrótica têm maior risco de desenvolvimento de RVT devido à hipercoagulabilidade causada pela proteinúria . O aumento da perda de proteínas na urina causada pela síndrome nefrótica resulta em menor pressão osmótica. A redução da pressão osmótica fará com que o fígado produza mais proteínas como fibrinogênio e beta-tromboglobulina, que promovem a coagulação do sangue. Além da síndrome nefrótica, existem muitos outros fatores que podem promover a hipercoagulabilidade. A hipercoagulabilidade pode ser promovida pelo aumento da contagem de plaquetas, aumento da agregação plaquetária, aumento da contagem de proteína S e diminuição dos inibidores da coagulação, como a antitrombina. A hipercoagulabilidade pode ser herdada e / ou adquirida. A hiper-homocisteinemia, uma condição conhecida por promover coágulos, pode ser causada por uma combinação de fatores genéticos e deficiência de vitamina B6 , vitamina B12 e ácido fólico . O fator V Leidan e as mutações do gene da protrombina são as duas causas genéticas mais comuns de hipercoagulabilidade. Cerca de 5% da população geral tem essas mutações heterozigotas e na população trombofílica, 45–63% têm essas mutações.
Glomerulonefrite membranosa
A incidência de RVT em pessoas com síndrome nefrótica varia de 5% a 65%. A síndrome nefrótica é causada por glomerulonefrite membranosa , doença de alteração mínima e glomeruloesclerose segmentar focal .
Diagnóstico
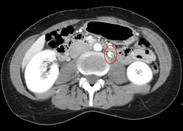
Não há testes laboratoriais usados para diagnosticar RVT.
A observação dos sintomas, do histórico médico e dos exames de imagem do paciente continuam sendo a fonte fundamental para o diagnóstico de RVT. A imagem é usada para detectar a presença de um coágulo sanguíneo. Em um rim anormal com RVT, um coágulo de sangue está presente na veia renal. Nos casos em que a veia renal é repentina e / ou totalmente bloqueada, os rins aumentam de tamanho, atingindo seu tamanho máximo em uma semana. Uma imagem de ultrassom pode ser usada para observar e rastrear o tamanho dos rins em pacientes com RVT. O ultrassom não é eficiente para uso na detecção do fluxo sanguíneo nas veias e artérias renais. Em vez disso, um ultrassom Doppler colorido pode ser usado para detectar o fluxo sanguíneo renal. É mais comumente usado para detectar RVT em pacientes que foram submetidos a transplante renal. A angiotomografia é atualmente a primeira escolha no diagnóstico de RVT. É não invasivo, relativamente barato e rápido com alta precisão. A tomografia computadorizada pode ser usada para detectar aumento renal, tumores renais, fluxo sanguíneo e outras patologias renais. Uma alternativa é a angiografia por ressonância magnética ou MRA. É não invasivo, rápido e evita a radiação (ao contrário de uma tomografia computadorizada), mas é relativamente caro. A MRA produz imagens detalhadas do fluxo sanguíneo renal, das paredes das vesículas, dos rins e de qualquer tecido circundante. Uma venocavografia inferior com venografia seletiva pode ser usada para descartar o diagnóstico de RVT.
Tratamento
A cirurgia para remover o coágulo é possível, mas raramente realizada. No passado, a remoção cirúrgica do coágulo da veia renal era o tratamento primário, mas é muito invasivo e podem ocorrer muitas complicações. Nas últimas décadas, o tratamento mudou seu foco da intervenção cirúrgica para tratamentos médicos que incluem anticoagulantes orais e intravenosos . O uso de anticoagulantes pode melhorar a função renal em casos de RVT, removendo o coágulo na veia e prevenindo a ocorrência de mais coágulos. Pacientes que já sofrem de síndrome nefrótica podem não precisar tomar anticoagulantes. Nesse caso, os pacientes devem ficar atentos e manter o nível reduzido de proteinúria, reduzindo o sal e o excesso de proteína e tomando diuréticos e estatinas. Dependendo da gravidade da RVT, os pacientes podem tomar anticoagulantes de um ano até a vida toda. Enquanto os níveis de albumina na corrente sanguínea estiverem abaixo de 2,5g / L, é recomendado que os pacientes com RVT continuem tomando anticoagulantes. Os principais anticoagulantes que podem ser usados para tratar RVT incluem varfarina e heparina de baixo peso molecular. A heparina tornou-se muito popular pelo baixo risco de complicações, pela disponibilidade e pela facilidade de administração. Sabe-se que a varfarina interage com muitos outros medicamentos, portanto, é necessário um monitoramento cuidadoso. Se um paciente com síndrome nefrótica apresentar algum dos sintomas de RVT (dor no flanco ou nas costas, sangue na urina ou função renal diminuída), ele deve consultar imediatamente um médico para evitar complicações posteriores.
O principal efeito colateral dos anticoagulantes é o risco de sangramento excessivo. Outros efeitos colaterais incluem: sangue na urina ou nas fezes, hematomas graves, hemorragias nasais prolongadas (durando mais de 10 minutos), sangramento na gengiva, sangue no vômito ou tosse com sangue, dores de cabeça incomuns, dor súbita nas costas, dificuldade em respirar ou dor no peito , em mulheres, sangramento intenso ou aumentado durante o período, ou qualquer outro sangramento da vagina. A varfarina pode causar erupções cutâneas, diarreia, náuseas (enjoo) ou vômitos e queda de cabelo. A heparina pode causar queda de cabelo (alopecia), trombocitopenia - uma queda repentina no número de plaquetas no sangue.
Foi relatado em um estudo de caso de 27 pacientes com síndrome nefrótica causada por RVT, houve uma taxa de mortalidade de 40%, principalmente devido a complicações hemorrágicas e sepse . Em 75% dos pacientes sobreviventes restantes, o RVT foi resolvido e a função renal voltou ao normal. Concluiu-se que a idade não é um fator na sobrevida de pacientes com RVT, embora pacientes mais velhos (55 anos ou mais) tenham maior probabilidade de desenvolver insuficiência renal. A heparina é crucial para o retorno da função renal normal; em pacientes que não tomaram heparina, danos renais em longo prazo foram observados em 100%. Em pacientes que tomaram heparina, danos renais foram observados em cerca de 33%. Ao tratar rapidamente e receber os medicamentos corretos, os pacientes devem aumentar suas chances de sobrevivência e reduzir o risco de o coágulo da veia renal migrar para outra parte do corpo.
Pesquisa
Sabe-se que o diabetes causa alterações nos fatores associados à coagulação e coagulação, porém não se sabe muito sobre o risco de tromboembolismo, ou coágulos, em pacientes diabéticos. Existem alguns estudos que mostram que o diabetes aumenta o risco de tromboembolismo; outros estudos mostram que o diabetes não aumenta o risco de tromboembolismo. Um estudo conduzido no Umeå University Hospital, na Suécia, observou pacientes hospitalizados devido a um tromboembolismo de 1997 a 1999. Os pesquisadores tiveram acesso a informações do paciente, incluindo idade, sexo, diagnóstico de tromboembolismo venoso, métodos diagnósticos, tipo de diabetes e histórico médico . Este estudo concluiu que existe, de fato, um risco aumentado de desenvolvimento de tromboembolismo em pacientes diabéticos, possivelmente devido a fatores associados ao diabetes ou ao próprio diabetes. Pacientes diabéticos têm duas vezes mais chances de desenvolver tromboembolismo do que pacientes não diabéticos. O mecanismo exato de como o diabetes aumenta o risco de formação de coágulos permanece obscuro e pode ser uma direção futura para estudo.
A partir de estudos anteriores, sabe-se que viagens aéreas de longa distância estão associadas a alto risco de trombose venosa. Longos períodos de inatividade em um espaço limitado podem ser uma razão para o aumento do risco de formação de coágulos sanguíneos. Além disso, os joelhos dobrados comprimem a veia atrás do joelho (a veia poplítea ) e a baixa umidade, baixo oxigênio, alta pressão da cabine e consumo de álcool concentram o sangue. Um estudo recente, publicado no British Journal of Hematology em 2014, determinou quais grupos de pessoas estão em maior risco de desenvolver um coágulo durante ou após um longo voo. O estudo se concentrou em 8.755 funcionários de voos frequentes de empresas e organizações internacionais. Ele descobriu que os viajantes que passaram recentemente por um procedimento cirúrgico ou que têm uma doença maligna, como câncer, ou que estão grávidas, estão em maior risco. Medidas preventivas antes de voar podem ser tomadas nesses grupos de risco como uma solução.
Pacientes submetidos a transplante renal apresentam alto risco de desenvolver RVT (cerca de 0,4% a 6%). RVT é conhecido por ser responsável por uma grande proporção de falhas renais transplantadas devido a problemas técnicos (lesão da veia renal), distúrbios de coagulação, diabetes, consumo de ciclosporina ou um problema desconhecido. Pacientes que foram submetidos a um transplante renal são comumente prescritos ciclosporina, um medicamento imunossupressor que é conhecido por reduzir o fluxo sanguíneo renal, aumentar a agregação de plaquetas no sangue e causar danos ao tecido endotelial das veias. Em um estudo clínico conduzido pelo Nuffield Department of Surgery no Oxford Transplant Center, Reino Unido, pacientes transplantados receberam baixas doses de aspirina, que tem alguma atividade antiplaquetária. Há risco de sangramento em pacientes transplantados com o uso de anticoagulantes como varfarina e herapina. Baixa dosagem de aspirina foi usada como alternativa. O estudo concluiu que uma dose baixa de aspirina de rotina em pacientes transplantados renais que também estão tomando ciclosporina reduz significativamente o risco de desenvolvimento de RVT.
Veja também
Referências
- ^ a b "Trombose da veia renal: MedlinePlus Medical Encyclopedia" . medlineplus.gov . Página visitada em 27 de maio de 2019 .
- ^ a b Wessels, Hunter; McAninch, Jack W., eds. (2005). Handbook of Urological Emergencies: A Practical Guide . Totowa, NJ: Humana Press. pp. 171-180. ISBN 978-1-58829-256-8.
- ^ a b c Laskowski, Igor. "Renal Vein Thrombosis" . Arquivado do original em 31 de março de 2014 . Retirado em 30 de março de 2014 .
- ^ "O que é uma embolia pulmonar" . Instituto Nacional do Coração, Pulmão e Sangue . NIH . Retirado em 1 de abril de 2014 .
- ^ Harrington, John T; Jerome Kassirer (1982). "Renal Vein Thrombosis". Revisão Anual de Medicina . 33 : 255–62. doi : 10.1146 / annurev.me.33.020182.001351 . PMID 7081962 .
- ^ a b c d e f g h i Asghar, M .; Ahmed, K .; Shah, SS; Siddique, MK; Dasgupta, P .; Khan, MS (agosto de 2007). "Renal Vein Thrombosis" . European Journal of Vascular and Endovascular Surgery . 34 (2): 217–223. doi : 10.1016 / j.ejvs.2007.02.017 . PMID 17543556 .
- ^ "Homocistinúria" . Referência de Genetics Home . Instituto Nacional de Saúde . Retirado em 30 de março de 2014 .
- ^ Deitcher, sete. "Estados Hipercoaguláveis" . Projeto de gerenciamento de doenças . Centro Clínico de Cleveland para Educação Continuada . Retirado em 31 de março de 2014 .
- ^ "Medicamentos anticoagulantes - efeitos colaterais" . NHS Choices . NHS . Retirado em 1 de abril de 2014 .
- ^ Petrauskiene, V .; Falk, M .; Waernbaum, I .; Norberg, M .; Eriksson, JW (19 de março de 2005). “O risco de tromboembolismo venoso é acentuadamente elevado em pacientes com diabetes” . Diabetologia . 48 (5): 1017–1021. doi : 10.1007 / s00125-005-1715-5 . PMID 15778859 .
- ^ Kos, Cynthia. "Viagem aérea e trombose venosa profunda TVP" . Pare a Aliança Clot . Retirado em 29 de abril de 2014 .
- ^ Kuipers, Saskia; Venemans, Annemarie; Middeldorp, Saskia; Büller, Harry R .; Cannegieter, Suzanne C .; Rosendaal, Frits R. (maio de 2014). “O risco de trombose venosa após viagens aéreas: contribuição dos fatores de risco clínicos” . British Journal of Hematology . 165 (3): 412–413. doi : 10.1111 / bjh.12724 . PMID 24428564 .
- ^ Robertson, Amanda; Vinod Nargund; Derek WR Gray; Peter J. Morris (2000). Apirina em dose baixa como profilaxia contra receptores de transplante renal de trombose da veia renal.. Transplante de Diálise em Nefrologia . 15 (11): 1865–1868. doi : 10.1093 / ndt / 15.11.1865 . PMID 11071979 .
links externos
| Classificação | |
|---|---|
| Fontes externas |
