Sexo seguro - Safe sex



Sexo seguro é a atividade sexual que usa métodos ou dispositivos (como preservativos ) para reduzir o risco de transmissão ou aquisição de infecções sexualmente transmissíveis (IST), especialmente o HIV . "Sexo seguro" às vezes também é referido como sexo seguro ou sexo protegido para indicar que algumas práticas sexuais seguras não eliminam os riscos de DST. Às vezes também é usado coloquialmente para descrever métodos destinados a prevenir a gravidez que podem ou não reduzir os riscos de DST.
O conceito de "sexo seguro" surgiu na década de 1980 como uma resposta à epidemia global de AIDS e, possivelmente, mais especificamente à crise de AIDS nos Estados Unidos. A promoção do sexo seguro é agora um dos principais objetivos da educação sexual e da prevenção de DST, especialmente reduzindo novas infecções por HIV. O sexo seguro é considerado uma estratégia de redução de danos com o objetivo de reduzir o risco de transmissão de DST.
Embora algumas práticas de sexo seguro (como preservativos ) também possam ser usadas como controle de natalidade ( contracepção ), a maioria das formas de contracepção não protege contra DSTs. Da mesma forma, algumas práticas de sexo seguro, como seleção de parceiro e comportamento sexual de baixo risco, podem não ser formas eficazes de contracepção.
História
Embora estratégias para evitar DSTs como sífilis e gonorréia tenham existido por séculos e o termo "sexo seguro" existisse em inglês já na década de 1930, o uso do termo para se referir à redução do risco de DST data de meados da década de 1980 nos Estados Unidos Estados. Surgiu em resposta à crise do HIV / AIDS .
Um ano antes de o vírus HIV ser isolado e nomeado, o capítulo de San Francisco das Irmãs da Indulgência Perpétua publicou um pequeno panfleto intitulado Play Fair! por preocupação com a disseminação de DSTs entre a população gay masculina da cidade. Ele nomeou especificamente doenças (sarcoma de Kaposi e pneumonia pneumocystis) que mais tarde seriam entendidas como sintomas de doença avançada por HIV (ou AIDS ). O panfleto defendia uma série de práticas de sexo seguro, incluindo abstinência, preservativos, higiene pessoal, uso de lubrificantes pessoais e teste / tratamento de DST. Foi necessária uma abordagem casual e positiva em relação ao sexo, ao mesmo tempo em que enfatizava a responsabilidade pessoal e social. Em maio de 1983 - o mesmo mês em que o HIV foi isolado e batizado na França - os ativistas do HIV / AIDS baseados na cidade de Nova York, Richard Berkowitz e Michael Callen, publicaram conselhos semelhantes em seu livreto How to Have Sex in an Epidemic: One Approach . Nenhuma das publicações usou o termo "sexo seguro", mas ambas incluíram recomendações que agora são conselhos padrão para reduzir os riscos de DST (incluindo HIV).
O sexo seguro como forma de redução do risco de DST apareceu no jornalismo já em 1984, na publicação britânica The Daily Intelligencer : "A meta é atingir cerca de 50 milhões de pessoas com mensagens sobre sexo seguro e educação sobre a AIDS."
Embora sexo seguro seja usado por indivíduos para se referir à proteção contra a gravidez e o HIV / AIDS ou outras transmissões de DST, o termo nasceu em resposta à epidemia de HIV / AIDS. Acredita-se que o termo sexo seguro tenha sido usado na literatura profissional em 1984, no conteúdo de um artigo sobre o efeito psicológico que o HIV / AIDS pode ter em homens gays e bissexuais.
Um ano depois, o mesmo termo apareceu em um artigo no The New York Times . Este artigo enfatizou que a maioria dos especialistas aconselha seus pacientes de AIDS a praticar sexo seguro. O conceito incluía limitar o número de parceiros sexuais, usar profiláticos, evitar a troca de fluidos corporais e resistir ao uso de drogas que reduziam as inibições para comportamento sexual de alto risco. Além disso, em 1985, as primeiras diretrizes de sexo seguro foram estabelecidas pela 'Coalizão para as Responsabilidades Sexuais'. De acordo com essas diretrizes, o sexo seguro era praticado com o uso de preservativos também durante o sexo anal ou oral .
Embora o termo sexo seguro tenha sido usado principalmente em referência à atividade sexual entre homens, em 1986 o conceito foi espalhado para a população em geral. Vários programas foram desenvolvidos com o objetivo de promover práticas sexuais seguras entre estudantes universitários. Esses programas tiveram como foco a promoção do uso do preservativo, um melhor conhecimento da história sexual do parceiro e a limitação do número de parceiros sexuais . O primeiro livro sobre o assunto apareceu no mesmo ano. O livro era intitulado "Sexo seguro na era da AIDS" e tinha 88 páginas que descreviam abordagens positivas e negativas da vida sexual. O comportamento sexual pode ser seguro ( beijar , abraçar , massagear , esfregar corpo a corpo , masturbação mútua , exibicionismo , sexo por telefone e uso de brinquedos sexuais separados ); possivelmente seguro (uso de preservativo); ou inseguro.
Em 1997, especialistas no assunto promoveram o uso do preservativo como o método de sexo seguro mais acessível (além da abstinência) e convocaram comerciais de TV com preservativos. Durante o mesmo ano, a Igreja Católica nos Estados Unidos publicou suas próprias diretrizes de "sexo seguro", nas quais os preservativos eram listados, embora dois anos depois o Vaticano recomendasse a castidade e o casamento heterossexual , atacando as diretrizes dos bispos católicos norte-americanos.
Estudo realizado em 2006 por especialistas californianos mostrou que as definições mais comuns de sexo seguro são uso de preservativo (68% dos entrevistados), abstinência (31,1% dos entrevistados), monogamia (28,4% dos entrevistados) e parceiro seguro (18,7% dos entrevistados).
O termo sexo seguro no Canadá e nos Estados Unidos tem ganhado maior uso por profissionais de saúde, refletindo que o risco de transmissão de infecções sexualmente transmissíveis em várias atividades sexuais é um continuum . O termo sexo seguro ainda é comumente usado no Reino Unido, Austrália e Nova Zelândia.
Acredita-se que "sexo seguro" seja um termo mais agressivo, o que pode tornar mais óbvio para os indivíduos que qualquer tipo de atividade sexual apresenta certo grau de risco.
O termo amor seguro também foi usado, notadamente pelo francês Sidaction na promoção de cuecas masculinas com bolso de preservativo e incluindo o símbolo da fita vermelha no desenho, que foram vendidas para apoiar a instituição de caridade.
Práticas
Uma série de práticas de sexo seguro são comumente recomendadas por educadores de saúde sexual e agências de saúde pública. Muitas dessas práticas podem reduzir (mas não eliminar) o risco de transmissão ou aquisição de DSTs.
Sexo por telefone / cibersexo / sexting
Atividades sexuais, como sexo por telefone, cibersexo e sexting , que não incluem contato direto com a pele ou fluidos corporais de parceiros sexuais, não apresentam riscos de DST e, portanto, são formas de sexo seguro.
Sexo sem penetração
Uma série de atos sexuais chamados de "sexo sem penetração" ou "tratamento externo" podem reduzir significativamente os riscos de DST. Sexo sem penetração inclui práticas como beijar, masturbação mútua, esfregar ou acariciar. De acordo com o Departamento de Saúde da Austrália Ocidental, essa prática sexual pode prevenir a gravidez e a maioria das DSTs. No entanto, o sexo sem penetração pode não proteger contra infecções que podem ser transmitidas por contato pele a pele, como herpes e vírus do papiloma humano . A masturbação mútua ou em parceria traz algum risco de DST, especialmente se houver contato da pele ou fluidos corporais compartilhados com parceiros sexuais, embora os riscos sejam significativamente menores do que muitas outras atividades sexuais.
Preservativos, represas dentais, luvas
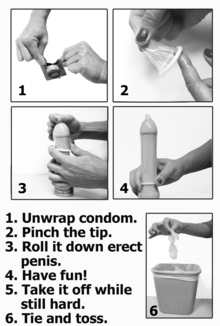
Barreiras, como preservativos, represas dentais e luvas médicas podem impedir o contato com fluidos corporais (como sangue , fluido vaginal , sêmen , muco retal) e outros meios de transmissão de DSTs (como pele, cabelo e objetos compartilhados) durante a atividade sexual .
- Preservativos externos podem ser usados para cobrir o pênis, as mãos, os dedos ou outras partes do corpo durante a penetração ou estimulação sexual. Eles são mais frequentemente feitos de látex e também podem ser feitos de materiais sintéticos, incluindo poliuretano e poliisopreno .
- Preservativos internos (também chamados de preservativos femininos ) são inseridos na vagina ou ânus antes da penetração sexual. Esses preservativos são feitos de poliuretano ou nitrila . Se os preservativos externos e internos forem usados ao mesmo tempo, eles podem quebrar devido ao atrito entre os materiais durante a atividade sexual.
- Uma barreira dental (originalmente usada em odontologia) é uma lâmina de látex usada para proteção ao praticar sexo oral . É normalmente usado como uma barreira entre a boca e a vulva durante o cunilíngua ou entre a boca e o ânus durante o sexo anal oral .
- Luvas médicas feitas de látex, vinil, nitrila ou poliuretano podem ser usadas como barreira dentária improvisada durante o sexo oral ou podem cobrir as mãos, dedos ou outras partes do corpo durante a penetração ou estimulação sexual, como a masturbação .
- Preservativos, represas dentais e luvas também podem ser usados para cobrir brinquedos sexuais , como consolos durante a estimulação ou penetração sexual. Se um brinquedo sexual for usado em mais de um orifício ou parceiro, um preservativo / proteção dentária / luva pode ser usado sobre ele e trocado quando o brinquedo for movido.
A lubrificação à base de óleo pode quebrar a estrutura de preservativos de látex, barreiras dentais ou luvas, reduzindo sua eficácia na proteção contra IST.
Embora o uso de preservativos externos possa reduzir os riscos de DST durante a atividade sexual, eles não são 100% eficazes. Um estudo sugeriu que os preservativos podem reduzir a transmissão do HIV em 85% a 95%; eficácia além de 95% foi considerada improvável devido ao deslizamento, quebra e uso incorreto. Ele também disse, "Na prática, o uso inconsistente pode reduzir a eficácia geral dos preservativos para tão baixo quanto 60-70%". p. 40
Profilaxia pré-exposição (PrEP)
A profilaxia pré-exposição (freqüentemente abreviada como PrEP ) é o uso de medicamentos prescritos por aqueles que não têm HIV para prevenir a infecção pelo HIV. Os medicamentos da PrEP são tomados antes da exposição ao HIV para prevenir a transmissão do vírus, geralmente entre parceiros sexuais. Os medicamentos para PrEP não previnem outras infecções de DST ou gravidez.
Em 2018, a forma mais amplamente aprovada de PrEP combina dois medicamentos (tenofovir e emtricitabina) em um comprimido. Essa combinação de medicamentos é vendida sob a marca Truvada pela Gilead Sciences. Também é vendido em formulações genéricas em todo o mundo. Outras drogas também estão sendo estudadas para uso como PrEP.
Diferentes países aprovaram diferentes protocolos para o uso da combinação de tenofovir / emtricitabina como PrEP . Essa combinação de dois medicamentos demonstrou prevenir a infecção pelo HIV em diferentes populações quando tomada diariamente, de forma intermitente e sob demanda. Numerosos estudos descobriram que a combinação tenofovir / emtricitabina é mais de 90% eficaz na prevenção da transmissão do HIV entre parceiros sexuais.
Tratamento como prevenção
O Tratamento como Prevenção (freqüentemente abreviado como TasP ) é a prática de testar e tratar a infecção pelo HIV como uma forma de prevenir a propagação do vírus. Aqueles que têm conhecimento de seu status soropositivo podem usar práticas de sexo seguro para proteger a si mesmos e a seus parceiros (como usar preservativos, seropositivos ou escolher atividades sexuais de menor risco). E, como as pessoas HIV-positivas com quantidades duramente suprimidas ou indetectáveis de HIV no sangue não podem transmitir o HIV aos parceiros sexuais, a atividade sexual com parceiros HIV-positivos em tratamento eficaz é uma forma de sexo seguro (para prevenir a infecção pelo HIV). Este fato deu origem ao conceito de "U = U" ("Indetectável = Não Transmissível").
Outras formas de sexo seguro
Outros métodos comprovadamente eficazes na redução dos riscos de DST durante a atividade sexual são:
- Imunização contra certos vírus sexualmente transmissíveis. As vacinas mais comuns protegem contra a hepatite B e o vírus do papiloma humano (HPV) , que podem causar câncer cervical , câncer de pênis , câncer oral e verrugas genitais . A imunização antes do início da atividade sexual aumenta a eficácia dessas vacinas. As vacinas contra o HPV são recomendadas para todas as meninas e mulheres adolescentes, bem como meninos e homens adolescentes até os 26 e 21 anos, respectivamente.
- Limitar o número de parceiros sexuais, particularmente parceiros sexuais casuais, ou restringir a atividade sexual para aqueles que conhecem e compartilham seu status de DST, também pode reduzir os riscos de DST. A monogamia ou polifidelidade , praticada fielmente, é muito segura (no que diz respeito às DST) quando todos os parceiros não estão infectados. No entanto, muitas pessoas monogâmicas foram infectadas com doenças sexualmente transmissíveis por parceiros que são sexualmente infiéis , usaram drogas injetáveis ou foram infectadas por parceiros sexuais anteriores. Os mesmos riscos se aplicam a pessoas polifidais, que enfrentam riscos mais elevados dependendo de quantas pessoas estão no grupo polifidual.
- Comunicação com parceiros sexuais sobre história sexual e status de DST, práticas preferenciais de sexo seguro e riscos aceitáveis para atividades sexuais em parceria.
- Envolver-se em atividades sexuais de menor risco. Em geral, as atividades sexuais solitárias são menos arriscadas do que as atividades em parceria. A penetração sexual dos orifícios (boca, vagina, ânus) e o compartilhamento de fluidos corporais (como sêmen, sangue, fluidos vaginais e muco retal) entre os parceiros sexuais apresentam maior risco de DSTs.
- Testes e tratamentos regulares de DST, especialmente por aqueles que são sexualmente ativos com mais de um parceiro sexual casual. É possível obter e mostrar prova de verificação sem DST por meio de aplicativos e sites de namoro online .
- Circuncisão peniana . Algumas pesquisas sugerem que circuncidar (remover) o prepúcio do pênis pode reduzir o risco de contrair o HIV. Alguns grupos de defesa contestam essas descobertas.
Métodos ineficazes
Em geral
A maioria dos métodos anticoncepcionais não é eficaz na prevenção da propagação de ISTs . Isso inclui pílulas anticoncepcionais , vasectomia , laqueadura tubária , abstinência periódica , DIU e muitos métodos sem barreira de prevenção da gravidez. No entanto, os preservativos são altamente eficazes para o controle da natalidade e prevenção de IST.
O espermicida nonoxinol-9 foi reivindicado para reduzir a probabilidade de transmissão de DST. No entanto, um relatório técnico da Organização Mundial da Saúde mostrou que o nonoxinol-9 é irritante e pode produzir pequenas lacerações nas membranas mucosas, o que pode aumentar o risco de transmissão ao oferecer aos patógenos pontos de entrada mais fáceis no sistema. Eles relataram que o lubrificante nonoxinol-9 não tem espermicida suficiente para aumentar a eficácia contraceptiva, alertando que não devem ser promovidos. Não há evidências de que os preservativos espermicidas sejam melhores na prevenção da transmissão de DST em comparação com os preservativos que não contêm espermicida. Se usados corretamente, os preservativos espermicidas podem prevenir a gravidez, mas ainda existe um risco aumentado de que o nonoxinil-9 irrite a pele, tornando-a mais suscetível a infecções.
O uso de diafragma ou esponja anticoncepcional fornece a algumas mulheres melhor proteção contra certas doenças sexualmente transmissíveis, mas não são eficazes para todas as DSTs.
Os métodos hormonais de prevenção da gravidez (como os anticoncepcionais orais [ou seja, 'a pílula'], a depoprogesterona, o DIU hormonal, o anel vaginal e o adesivo) não oferecem proteção contra ISTs. O dispositivo intrauterino de cobre e o dispositivo hormonal intrauterino fornecem até 99% de proteção contra gravidez, mas nenhuma proteção contra DSTs. Mulheres com dispositivo intrauterino de cobre podem estar sujeitas a maior risco de infecção bacteriana infecciosa, como gonorreia ou clamídia , embora isso seja debatido.
O coito interrompido (ou "puxar para fora"), no qual o pênis é removido da vagina, ânus ou boca antes da ejaculação , pode reduzir a transmissão de DSTs, mas ainda apresenta risco significativo. Isso ocorre porque a pré-ejaculação , um fluido que escorre da uretra peniana antes da ejaculação, pode conter patógenos de IST. Além disso, os micróbios responsáveis por algumas doenças, incluindo verrugas genitais e sífilis , podem ser transmitidos através do contato pele a pele ou membrana mucosa.
Sexo anal
A penetração anal desprotegida é considerada uma atividade sexual de alto risco porque os tecidos finos do ânus e do reto podem ser facilmente danificados. Lesões leves podem permitir a passagem de bactérias e vírus, incluindo o HIV. Isso inclui a penetração do ânus pelos dedos, mãos ou brinquedos sexuais , como consolos . Além disso, os preservativos podem ter maior probabilidade de romper durante o sexo anal do que durante o sexo vaginal, aumentando o risco de transmissão de DST.
O principal risco a que os indivíduos estão expostos ao praticar sexo anal é a transmissão do HIV . Outras infecções possíveis incluem hepatite A , B e C ; infecções de parasitas intestinais como Giardia ; e infecções bacterianas como Escherichia coli .
O sexo anal deve ser evitado por casais em que um dos parceiros foi diagnosticado com uma IST até que o tratamento tenha se mostrado eficaz.
Para tornar o sexo anal mais seguro, o casal deve garantir que a região anal esteja limpa e o intestino vazio, e o parceiro em quem ocorre a penetração anal deve ser capaz de relaxar. Independentemente de a penetração anal ocorrer com o dedo ou com o pênis, o preservativo é o melhor método de barreira para prevenir a transmissão de IST. Os enemas não devem ser usados porque podem aumentar o risco de infecção por HIV e retite por linfogranuloma venéreo .
Uma vez que o reto pode ser facilmente danificado, o uso de lubrificantes é altamente recomendado, mesmo quando a penetração ocorre com o uso do dedo. Especialmente para iniciantes, usar um preservativo no dedo é uma medida de proteção contra IST e uma fonte de lubrificante. A maioria dos preservativos são lubrificados e permitem uma penetração menos dolorosa e mais fácil. Lubrificantes à base de óleo danificam o látex e não devem ser usados com preservativos; lubrificantes à base de água e à base de silicone estão disponíveis em seu lugar. Preservativos sem látex estão disponíveis para pessoas alérgicas ao látex feito de poliuretano ou poliisopreno . Preservativos de poliuretano podem ser usados com segurança com lubrificantes à base de óleo. O " preservativo feminino " também pode ser usado eficazmente pelo parceiro anal receptor.
A estimulação anal com um brinquedo sexual requer medidas de segurança semelhantes à penetração anal com um pênis, neste caso usando um preservativo no brinquedo sexual de forma semelhante.
É importante que o homem lave e limpe seu pênis após a relação anal se ele pretende penetrar na vagina. As bactérias do reto são facilmente transferidas para a vagina, o que pode causar infecções vaginais e urinárias .
Quando ocorre o contato anal-oral, é necessária proteção, visto que se trata de um comportamento sexual de risco, no qual doenças como hepatite A ou DSTs podem ser facilmente transmitidas, assim como infecções entéricas. A barreira dental ou o envoltório plástico são meios de proteção eficazes sempre que o anilingus é realizado.
Brinquedos sexuais

Colocar um preservativo em um brinquedo sexual proporciona melhor higiene sexual e pode ajudar a prevenir a transmissão de infecções se o brinquedo sexual for compartilhado, desde que o preservativo seja substituído quando usado por um parceiro diferente. Alguns brinquedos sexuais são feitos de materiais porosos e os poros retêm vírus e bactérias, o que torna necessária uma limpeza cuidadosa dos brinquedos sexuais, de preferência com o uso de produtos de limpeza específicos para brinquedos sexuais. O vidro não é poroso e os brinquedos sexuais de vidro de grau médico são mais facilmente esterilizados entre os usos.
Nos casos em que um dos parceiros é tratado para uma IST, é recomendado que o casal não use brinquedos sexuais até que o tratamento tenha se mostrado eficaz.
Todos os brinquedos sexuais devem ser devidamente limpos após o uso. A maneira como um brinquedo sexual é limpo varia de acordo com o tipo de material de que é feito. Alguns brinquedos sexuais podem ser fervidos ou lavados na máquina de lavar louça. A maioria dos brinquedos sexuais vem com conselhos sobre a melhor maneira de limpá-los e guardá-los e essas instruções devem ser seguidas com atenção. Um brinquedo sexual deve ser limpo não apenas quando é compartilhado com outras pessoas, mas também quando é usado em diferentes partes do corpo (como boca, vagina ou ânus).
Um brinquedo sexual deve ser verificado regularmente em busca de arranhões ou rachaduras que podem ser um terreno fértil para bactérias . É melhor se o brinquedo sexual danificado for substituído por um novo não danificado. Ainda mais proteção de higiene deve ser considerada por mulheres grávidas ao usar brinquedos sexuais. Compartilhar qualquer tipo de brinquedo sexual que possa tirar sangue , como chicotes ou agulhas, não é recomendado e não é seguro.
Ao usar brinquedos sexuais no ânus, os brinquedos sexuais "... podem se perder facilmente", pois "os músculos retais se contraem e podem sugar um objeto para cima e para cima, potencialmente obstruindo o cólon"; para prevenir este grave problema, os utilizadores de brinquedos sexuais são aconselhados a usar "... brinquedos com base alargada ou barbante".
Abstinência
A abstinência sexual reduz as DSTs e os riscos de gravidez associados ao contato sexual , mas as DSTs também podem ser transmitidas por meios não sexuais ou por estupro . O HIV pode ser transmitido por meio de agulhas contaminadas usadas em tatuagens , piercings ou injeções . Procedimentos médicos ou odontológicos usando instrumentos contaminados também podem espalhar o HIV, enquanto alguns profissionais de saúde adquiriram o HIV através da exposição ocupacional a ferimentos acidentais com agulhas. As evidências não apóiam o uso de educação sexual exclusivamente para a abstinência . Os programas de educação sexual apenas para abstinência foram considerados ineficazes na redução das taxas de infecção por HIV no mundo desenvolvido e de gravidez não planejada . A educação sexual baseada apenas na abstinência depende principalmente das consequências do caráter e da moralidade, enquanto os profissionais de saúde estão preocupados com questões relacionadas aos resultados e comportamentos de saúde. Embora a abstinência seja o melhor curso para prevenir a gravidez e as DSTs, na realidade, não é realista, de modo que as intenções de se abster da atividade sexual costumam fracassar. Isso deixa os jovens sem as informações e habilidades de que precisam para evitar uma gravidez indesejada e DSTs.
Veja também
- Bareback (sexo)
- Celibato
- Masturbação
- Atividade sexual humana
- Equívocos sobre HIV / AIDS
- Festeje e brinque
- Profilaxia pós-exposição
- Irmãs da Indulgência Perpétua
- Terrence Higgins Trust