Hipodontia - Hypodontia
| Hipodontia | |
|---|---|
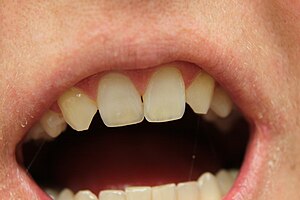 | |
| Fotografia clínica de um caso de hipodontia com incisivos laterais superiores ausentes | |
| Pronúncia | |
| Especialidade | Odontologia |
| Tipos | 1 |
| Causas | Ambiental ou genético. Pode ser isolada ou associada a síndromes como displasia ectodérmica e síndrome de Downs. |
| Método de diagnóstico | Triagem de tomografia panorâmica odontológica, não antes das 9h. |
| Prevenção | n / D |
| Tratamento | Prevenção da perda dentária por cárie, doença periodontal e trauma. Abordagem multidisciplinar com especialidades pediátrica, ortodôntica e restauradora. O manejo varia de acordo com o estágio de desenvolvimento dentário. |
Hipodontia é definida como a ausência de desenvolvimento de um ou mais dentes, excluindo os terceiros molares. É uma das anomalias dentárias mais comuns e tem um impacto negativo na aparência e na função. Raramente ocorre nos dentes decíduos (também conhecidos como decíduos, de leite, primeiros e de leite) e os mais comumente afetados são os segundos pré-molares adultos e os incisivos laterais superiores. Geralmente ocorre como parte de uma síndrome que envolve outras anormalidades e requer tratamento multidisciplinar.
O fenômeno pode ser subdividido no seguinte de acordo com o número de dentes em questão:
1. Hipodontia: um a seis dentes perdidos, excluindo os terceiros molares
2. Oligodontia: seis ou mais dentes permanentes ausentes, excluindo os terceiros molares
3. Anodontia: ausência completa de dentes
sinais e sintomas
Normalmente, todos os dentes de leite estarão presentes aos três anos de idade. Como todos os dentes adultos, eles irrompem entre as idades de 6 a 14 anos, com exceção do terceiro molar, também conhecido como dente do siso, que normalmente irrompe entre 17 e 25 anos. Se o dente ainda não explodiu em uma idade apropriada, radiografias panorâmicas são tiradas.
Características dentários
A microdontia pode estar presente em um ou mais dos outros dentes. Isso significa que os dentes parecem menores que o normal, podendo ser observados tanto na dentição decídua quanto na permanente. Essa condição pode estar geneticamente ligada e, em casos graves, pode se apresentar na forma de displasia ectodérmica, fenda labial ou palatina ou Síndrome de Down . Um atraso no desenvolvimento do dente também pode servir como uma indicação, pelo qual a ausência de um sucessor adulto retarda a reabsorção normal das raízes dos dentes de leite, que é a perda progressiva de partes do dente.
O posicionamento incorreto (ectópico) dos dentes adultos pode ser descoberto no exame ou em uma radiografia. Uma das consequências pode ser a interceptação de um dente adulto com um dente de leite, causando perda prematura ou posicionamento incorreto. Isso pode ser devido à ausência de dentes vizinhos atuando como um guia durante a erupção ou à falta de espaço na mandíbula para irromper por causa da má oclusão.
Características esqueléticas
Vários estudos descobriram que dentes ausentes anteriormente podem acompanhar a maxila retrognática, também conhecida como underbite, mandíbula prognática, onde a mandíbula se projeta mais do que o normal, e menor comprimento da base do crânio posterior. A ocorrência de hipodontia pode estar associada à redução da altura facial anterior inferior e protrusão labial. Isso pode ser vinculado a ângulos inferiores do plano maxilar e mandibular.
Como resultado, um ângulo mandibular mais agudo e um queixo mais achatado podem se desenvolver. Essas características tornam-se mais proeminentes à medida que a condição se torna progressivamente grave, principalmente quando mais de um dente está faltando.
Outras características dentais e radiográficas
Dados derivados da análise de componentes principais de imagens radiográficas mostram que crianças com hipodontia leve podem apresentar aumento significativo do ângulo interincisal e diminuição dos ângulos dos incisivos superiores e inferiores.
O traçado cefalométrico é comumente usado para estudar as proporções dentofaciais de um paciente no complexo craniofacial. Isso pode ajudar a prever alterações de crescimento, permitindo que os dentistas, especialmente os ortodontistas, desenvolvam um plano de tratamento adequado. Somado a isso, achados consistentes entre os indivíduos incluem: 1) hipodontia anterior associada a padrão craniofacial hiperdivertente, 2) tendência à má oclusão de classe III identificada na hipodontia maxilar e 3) altura facial posterior inferior reduzida em crianças com hipodontia posterior e mandibular.
Anomalias associadas
- Redução nas dimensões coronais ou radicais
- Dentes decíduos retidos
- Erupção canina ectópica
- Morfologia anormal, como incisivos laterais superiores em forma de pino e taurodontismo, caracterizada por um corpo dentário alargado e raízes que são reduzidas em tamanho
- Dentes extraídos
Causa
Várias teorias sobre a etiologia da hipodontia foram propostas na literatura existente. Existem várias teorias que examinam principalmente os aspectos genéticos e ambientais e como ambos podem estar envolvidos. No entanto, a causa exata permanece obscura. A extensão das influências individuais de fatores genéticos e ambientais ainda é amplamente debatida.
Essas teorias podem ser categorias em evolutivas ou anatômicas .
Estudos preliminares focaram em uma abordagem evolutiva que sugeriu encurtamento do complexo intermaxilar e, portanto, arcos mais curtos podem contribuir para a diminuição do número de dentes. Isso também foi sugerido em 1945 por Dahlberg usando a Teoria de Campo de Butler, que se concentrava na evolução e no desenvolvimento de dentes de mamíferos na dentição humana em uma tentativa de analisar diferentes formas de agenesia. Em cada mandíbula, quatro sítios morfológicos foram identificados (incisivos, caninos, pré-molares e molares). O dente no final de cada região era menos estável geneticamente e, portanto, mais sujeito à ausência. Em contraste, o dente mais mesial em cada região parecia ser mais estável geneticamente. Uma teoria subsequente levantou a hipótese de que os dentes no final de cada região eram possivelmente “corpos vestigiais” que se tornaram obsoletos durante o processo evolutivo. Atualmente, tem-se a teoria de que a mudança evolutiva está trabalhando para diminuir a dentição humana pela perda de um incisivo, pré-molar e molar em cada quadrante. Segundo Vastardis (2000), o tamanho das mandíbulas e o número de dentes parecem diminuir com a evolução humana.
Teorias com foco no princípio anatômico levantaram a hipótese de que áreas específicas da lâmina dentária são especialmente suscetíveis a efeitos ambientais durante a maturação dentária. Svinhufvud et al. (1988) sugeriram que os dentes mais propensos à ausência se desenvolveram nas áreas de fusão inicial da mandíbula. Por exemplo, os incisivos laterais superiores se originam onde os processos da maxila lateral e do osso nasal medial se fundem. Em contraste, Kjaer et al. (1994) sugeriram que as regiões onde a inervação se desenvolveu eram mais sensíveis do que as áreas de fusão. As regiões comumente afetadas foram submetidas à inervação por último, o que pode implicar na relação de desenvolvimento entre o nervo e o tecido duro. Acredita-se que seja o desenvolvimento do nervo local que afeta a agenesia dentária em vez do desenvolvimento global, já que as anomalias do tronco cerebral não afetam o desenvolvimento dentário.
Atualmente, o papel dos fatores poligênicos e ambientais na hipodontia é reconhecido na maioria das teorias.
Fatores Ambientais
Os fatores ambientais podem ser classificados em dois grupos principais, invasivos e não invasivos. Esses fatores agem de forma aditiva ou independente, afetando em última instância o posicionamento e o desenvolvimento físico do dente.
Fatores ambientais invasivos afetam potencialmente o desenvolvimento e o posicionamento dos dentes, levando à hipodontia e impactação. Os exemplos incluem fraturas de mandíbula, procedimentos cirúrgicos e extração do dente decíduo anterior. O tratamento como a irradiação demonstrou ter efeitos graves no desenvolvimento dos dentes. Em uma capacidade menor, a quimioterapia também demonstrou ter um efeito semelhante. Também foi descoberto que a talidomida (N-ftaloilglutamina) tem um efeito causal em mães que tomaram o medicamento durante a gravidez, resultando na falta congênita de dentes em seus filhos. Foi encontrada uma ligação entre doenças sistêmicas, desregulação endócrina (ou seja, hipoparatireoidismo idiopático e pseudo-hipoparatireoidismo ). e displasia ectodérmica. No entanto, uma relação etiológica definitiva ainda não foi estabelecida. Exemplos de infecções incluem rubéola e cândida . Exposição a PCBs (ex. Dioxinas ), alergia e necrólise epidérmica tóxica após a droga. também podem ser fatores contribuintes.
Em um estudo recente avaliando fatores de risco ambientais para hipodontia, foi estabelecido que o tabagismo materno desempenha um papel causal na hipodontia. O fumo passivo e a cafeína também foram avaliados, mas não apresentaram significância estatística.
O Journal of the American Dental Association publicou dados preliminares sugerindo uma associação estatística entre hipodontia dos dentes permanentes e câncer epitelial de ovário (EOC). O estudo mostra que as mulheres com EOC têm 8,1 vezes mais probabilidade de ter hipodontia do que as mulheres sem EOC. A sugestão, portanto, é que a hipodontia pode servir como um "marcador" para o risco potencial de EOC em mulheres.
Genética
As causas genéticas também envolvem os genes MSX1 e PAX9 .
As associações genéticas para agenesia dentária seletiva ("STHAG") incluem:
| Modelo | OMIM | Gene | Locus |
|---|---|---|---|
| STHAG1 | 106600 | MSX1 | 4p16 |
| STHAG2 | 602639 | ? | 16q12 |
| STHAG3 | 604625 | PAX9 | 14q12 |
| STHAG4 | 150400 | WNT10A | 2q35 |
| STHAG5 | 610926 | ? | 10q11 |
| STHAG6 | 613097 | LTBP3 | 11q12 |
| STHAGX1 | 313500 | EDA | Xq13.1 |
A falha na formação do dente devido a distúrbios durante os estágios iniciais de desenvolvimento pode ser a causa da falta congênita de dentes; isso também é conhecido como agenesia dentária. Uma variedade de estudos mostra que dentes perdidos estão comumente associados a fatores genéticos e ambientais. Alguma literatura também mostra que a combinação de ambos os fatores pode contribuir para a ocorrência de hipodontia.
A maioria das características craniofaciais é influenciada por fatores genéticos e ambientais por meio de interações complexas. A expressividade variável dos traços pode ser completamente determinada geneticamente, determinada ambientalmente ou ambos. Que a genética desempenha um papel importante na hipodontia é demonstrado em muitos casos diferentes. Existem centenas de genes expressos e envolvidos na regulação da morfogênese dentária. Embora um único defeito genético possa contribuir para a hipodontia, mais estudos propõem que a hipodontia seja o resultado de um ou mais pontos de mutações genéticas intimamente ligadas, ou defeitos poligênicos.
O padrão de falta congênita de dentes visto em gêmeos monozigóticos é diferente, sugerindo um fator epigenético subjacente , que pode ser devido à ocorrência simultânea de duas anomalias. Essa etiologia multifatorial envolve fatores ambientais que desencadeiam as anomalias genéticas, resultando na ocorrência de agenesia dentária. Os fatores ambientais comuns incluem infecção, trauma e drogas que predispõem à doença. Em casos hereditários, a evidência de desenvolvimento de germe dentário após os tecidos circundantes terem fechado o espaço necessário para o desenvolvimento pode ser um grande fator contribuinte, bem como distúrbios genéticos como síndrome de Down , displasia ectodérmica , displasia cleidocraniana e fenda labial e palatina .
MSX1
MSX1 (segmento muscular homeobox 1) está envolvido na condensação do ecto mesênquima no germe do dente. Entre os membros dos genes homeobox, MSX1 e MSX2 são cruciais na mediação das interações epiteliais-mesenquimais diretas durante o desenvolvimento dentário, expressando-se em regiões de condensação do ectomesênquima no germe dentário. Mutações MSX1 foram identificadas como um fator contribuinte na perda de segundos pré-molares, terceiros molares e uma pequena porcentagem de primeiros molares. MSX1 é menos provável de causar agenesia anterior.
Mutações heterozigotas em PAX9 (gene box pareado 9) podem interromper a morfogênese dentária, pois desempenha um papel de transcrição do gene expresso no mesênquima dentário na fase de botão durante o desenvolvimento dentário. Um estudo mostrou que polimorfismos de nucleotídeo único em PAX9 foram altamente associados com a falta de incisivos laterais superiores.
AXIN2
O gene AXIN2 (proteína de inibição AXIS 2) é um regulador negativo da via de sinalização Wnt , que é importante na regulação do destino celular, proliferação, diferenciação e apoptose. Sua variante polimórfica pode estar associada à hipodontia, como incisivos inferiores ausentes, ou a uma forma mais grave de agenesia, como oligontia (ausência de seis ou mais dentes permanentes).
EDA
O EDA fornece instruções para a produção de uma proteína chamada ectodisplasina A. Ela codifica a proteína transmembrana que faz parte da família de ligantes TNF (fator de necrose tumoral). Defeitos genéticos EDA causam displasia ectodérmica , que também é conhecida como X-linked displasia ectodérmica hipoidrótica . As características dentais comuns da displasia ectodérmica são a falta de vários dentes e a microdontia.
PAX9 e TGFA estão envolvidos na regulação entre MSX1 e PAX9, causando hipodontia dos molares.
A hipodontia também pode ser encontrada em casos isolados. O tipo de isolamento familiar ou esporádico é relatado com mais frequência do que o tipo sindrômico. Casos isolados de padrões de herança autossômica dominante, autossômica recessiva ou ligada ao X podem ter um impacto nas condições de isolamento ao expressar a variação tanto da penetração quanto da expressividade dos traços. Mutações nos genes MSX, PAX9 e TGFA são conhecidas por causar perda congênita de dentes em alguns grupos raciais.
Pesquisar
Nas décadas de 1960 e 1970, diversos estudos foram conduzidos com o patrocínio da US Atomic Energy Commission , com o objetivo de encontrar uma ligação entre a genética e a hipodontia.
Impactos
Existem numerosos estudos ou relatórios de pesquisa sobre a prevalência, etiologia, tratamento da hipodontia e efeito dentoesquelético da hipodontia. Alguns estudos investigaram a qualidade de vida relacionada à saúde bucal (OHRQoL) em indivíduos com hipodontia e forneceram algumas evidências de que a hipodotia pode ter um impacto na qualidade de vida.
Psicossocial
A odontologia cosmética e a estética facial são notáveis na cultura popular de hoje. Os relacionamentos interpessoais e as qualidades percebidas, por exemplo, inteligência, simpatia, classe social e popularidade desde a infância até a idade adulta, podem ser afetados pelas aparências dentofaciais. Alguns estudos mostraram que a extensão das queixas feitas pelos pacientes estava associada à gravidade da condição e ao número de dentes permanentes perdidos.
Meta-análises e revisões teóricas demonstraram que crianças atraentes são vistas por outras pessoas como mais inteligentes e exibem comportamento social mais positivo e características que não recebem um tratamento muito mais positivo do que suas contrapartes menos atraentes. Portanto, uma divergência da estética dentofacial ideal percebida, particularmente em crianças, pode afetar adversamente a auto-estima e a autoconfiança, além de atrair zombaria dos colegas.
Portanto, é razoável teorizar que desvios da estética dentofacial “normal” ou “ideal” podem ser destrutivos para o bem-estar psicossocial e emocional de um indivíduo, o que acarreta algum sofrimento psicossocial nesse indivíduo como resultado de sua condição.
Funcional
Indivíduos com hipodontia tendem a ter mordidas e espaços mais profundos. O aprofundamento da mordida também pode ser visto em indivíduos sem dentes posteriores. Além disso, a hipodontia pode levar a interferências não funcionais, contornos gengivais inadequados e erupções excessivas dos dentes opostos.
Foi constatado que os indivíduos com hipodontia apresentam mais dificuldade durante os movimentos mastigatórios ou funcionais devido à menor mesa oclusal disponível. Um estudo transversal recente mostrou que pacientes com hipodontia têm mais dificuldade na mastigação, principalmente se os dentes decíduos associados aos dentes permanentes perdidos tiverem sido esfoliados. Apesar das evidências atualmente limitadas para apoiar essa afirmação, é plausível que a hipodontia possa representar limitações funcionais, que eventualmente afetam o bem-estar geral e a qualidade de vida do indivíduo.
A hipodontia pode, de fato, representar limitações na capacidade de mastigação de um paciente. A condição pode estar associada a fenda nos lábios superiores - uma condição conhecida como fenda oral. A hipodontia pode ter impactos na fala, na estética e na função dos músculos da boca. Como resultado, a hipodontia pode ter impactos negativos na qualidade de vida, embora a condição possa ser bem controlada e tratada por dentistas e ortodontistas. Para controlar a condição, o paciente precisará de um tratamento ortodôntico de longo prazo.
Financeiro
Paciente com hipodontia requer plano de tratamento cuidadoso devido à complexidade do caso, a fim de garantir os melhores resultados do tratamento. Esses planos de tratamento exigem uma abordagem multidisciplinar, que geralmente tem um custo financeiro para o paciente e, possivelmente, para sua família. Por este motivo, uma equipe formada por diferentes especialidades odontológicas está envolvida no atendimento ao paciente.
Gestão
A hipodontia é uma condição que pode se apresentar de várias maneiras, com diferentes gravidades. Isso resulta em uma ampla gama de métodos de tratamento disponíveis. Deve-se permitir que as pessoas afetadas considerem e selecionem a opção mais adequada para si mesmas. O diagnóstico precoce da hipodontia é fundamental para o sucesso do tratamento. O tratamento da hipodontia envolve especialistas em departamentos como cirurgia oral e maxilofacial , odontologia operatória, odontopediatria , ortodontia e prótese dentária .
Antes de determinar um plano de tratamento, o seguinte deve ser determinado:
- Avalie o número de dentes que faltam
- O tamanho e o número de dentes restantes em ambas as arcadas
- Maloclusão
- Perfil facial
- Volume ósseo
- Idade: o tratamento definitivo para a hipodontia só começa quando todos os dentes permanentes rompem ou após a conclusão do tratamento ortodôntico
- Condição dos dentes decíduos
- Motivação do paciente para o tratamento
Tradicionalmente, o tratamento da hipodontia envolve a substituição dos dentes perdidos. Ao substituir os dentes perdidos, pode evitar que os dentes vizinhos se inclinem ou se desviem e também evita a erupção excessiva dos dentes opostos, o que poderia, então, impactar na oclusão e na disfunção da articulação temporomandibular e impactar a suscetibilidade do paciente a doenças gengivais, desgaste dentário e fraturas dentárias. No entanto, estudos sugeriram que uma oclusão estável pode ser alcançada mesmo com um arco encurtado de 10 pares de dentes ocluídos. Os resultados apóiam o conceito de que uma oclusão saudável e estável pode existir apesar da perda de dentes, desde que um número aceitável de dentes esteja em oclusão. No entanto, esta técnica de tratamento pode não ser adequada para pessoas com doença gengival, atividade parafuncionante (ranger ou apertar os dentes) ou má oclusão.
Também deve ser observado que os espaços dentro da arcada dentária devem ser monitorados, especialmente em pacientes mais jovens, pois os dentes são mais propensos a desviar, inclinar ou exagerar. Para fazer isso, modelos de estudo e fotografias clínicas podem ser tiradas a fim de registrar os registros da linha de base. Se houver movimento dentário, outra forma de tratamento pode ser necessária, dependendo da gravidade e da natureza.
A seguir estão os métodos usados para gerenciar a hipodontia:
Aceite espaçamento
Este é um método adequado para indivíduos se o espaço de um dente perdido não for considerado uma preocupação estética. A aparência pode não ser um problema em alguns casos, por exemplo, quando o espaçamento atrás dos caninos pode não ser particularmente visível, dependendo do indivíduo.
Gestão de dentes decíduos retidos
Quando há um caso de hipodontia dos dentes pré-molares permanentes, os dentes molares decíduos freqüentemente permanecem na boca além do tempo que deveriam estar perdidos. Portanto, com a presença de dentes decíduos saudáveis na ausência de um sucessor permanente, reter os dentes decíduos pode ser um tratamento viável para a hipodontia.
Os molares decíduos presentes também funcionam como mantenedores do espaço, evitam a reabsorção óssea alveolar e atrasam a futura substituição do espaço protodôntico , agindo como uma solução semipermanente na idade adulta. Estudos anteriores também mostraram um bom prognóstico de molares decíduos retidos na idade adulta. No entanto, deixar os dentes decíduos no lugar pode correr o risco de infraoclusão dentária onde a superfície oclusal está abaixo dos dentes adjacentes.
Apesar disso, a retenção de dentes decíduos, principalmente molares, são mais suscetíveis ao desgaste oclusal, erupção excessiva de dentes opostos e perda de espaço interoclusal.
Fechamento de espaço ortodôntico
O fechamento ortodôntico de espaços é uma forma de usar a Ortodontia para fechar espaços na boca onde faltam dentes. A idade ideal para o tratamento ortodôntico definitivo é o início da adolescência, mas é importante considerar a idade do paciente, a gravidade da hipodontia, as expectativas do paciente e seu compromisso com o tratamento. Pode ser uma opção para o manejo da hipodontia no caso de perda dos incisivos laterais superiores por meio da remodelagem e reposicionamento mesial do canino adjacente. Esse tratamento é indicado em casos de hipodontia com relação molar de Classe I com apinhamento severo na região anterior da mandíbula, onde a extração do pré-molar inferior leva a um resultado previsível, e relação molar de Classe II na ausência de apinhamento e protrusão da dentição anterior mandibular.
Ao mover o canino para o espaço do incisivo lateral, as dimensões do canino, a posição da raiz e a posição gengival diferem de um incisivo lateral e, portanto, o preparo do canino é necessário para que ele imite o incisivo. Isso pode envolver:
- Redução da ponta incisal e adição de compósito na borda incisal para criar um contorno reto e um canto disto-incisal arredondado
- Redução das superfícies mesial e distal para reduzir a largura do dente
- Achatamento da superfície labial para reduzir a bulbosidade. No entanto, a remoção do esmalte expondo a dentina de cor mais escura e, portanto, mais restaurações podem ser necessárias.
- Preparação da superfície palatina do canino para reduzir seu volume.
O uso de folheados também pode ser usado em vez de compósitos, entretanto, estes são mais caros e demorados.
Vários estudos mostram as vantagens do fechamento do espaço ortodôntico sem a substituição do espaço protodôntico . A principal vantagem mencionada é o término precoce do tratamento no início da adolescência e o resultado duradouro do resultado do tratamento. Em indivíduos com linha do sorriso alta, o reposicionamento mesial do canino mantém a arquitetura normal do tecido mole, sendo importante na manutenção da aparência estética. Essa opção também nega os riscos e custos que vêm com o tratamento protético e a impressão de que não há dente faltando.
Alguns fatores precisam ser considerados ao tomar a decisão de submeter-se ao fechamento do espaço. Isso inclui o perfil facial, o tamanho e a dimensão do canino, a tonalidade da cor dos dentes e o contorno e altura gengival. A oclusão da função de grupo geralmente está presente como resultado do movimento mesial do canino. Para manter a estabilidade do espaço fechado, geralmente são necessários contenções linguais de colagem direta .
Abertura do espaço ortodôntico antes do tratamento protodôntico
A necessidade de abertura do espaço ortodôntico antes do manejo protodôntico depende da quantidade de espaço edêntulo disponível em relação aos dentes adjacentes, oclusão e questões estéticas. Para determinar a quantidade de espaço necessária, três métodos podem ser usados na literatura, que são a proporção áurea , a Análise de Bolton e a comparação do espaço edêntulo com o tamanho do dente contralateral, se houver.
A abertura de espaço e o tratamento protodôntico são indicados quando há relações molares de Classe I na ausência de má oclusão. Relações de molares de Classe III apresentando perfil facial côncavo. Porém, a alteração da aparência durante o tratamento ortodôntico (por exemplo, criação de diastemas para colocação de próteses) antes do preenchimento do espaço, embora temporária, pode impactar negativamente na qualidade de vida relacionada à saúde bucal em adolescentes.
Próteses parciais removíveis
Próteses parciais removíveis são conhecidas por serem um método provisório eficaz para manter as demandas funcionais e estéticas em um paciente em crescimento, onde restaurações fixas definitivas ainda não são adequadas. As próteses removíveis atuam como mantenedoras de espaço e também evitam a migração de dentes adjacentes ou opostos, preservando a altura da face. Eles também são fáceis de ajustar ou adicionar no caso de nova erupção dentária. No entanto, pode ser difícil para os jovens aderir com o uso de próteses removíveis, devido ao seu volume. Alguns pacientes também consideram a ideia de dentaduras funcional e socialmente inaceitáveis, tornando-os relutantes em obedecê-la. Dispositivos protéticos removíveis também são conhecidos por causar danos aos dentes remanescentes se usados por um longo período de tempo.
Coroa e ponte convencionais
As opções de restauração fixas geralmente são preferíveis às removíveis.
- Pontes coladas com resina: Devido à sua preparação mínima necessária, este método de substituição de dentes é mais adequado para adultos jovens. É uma restauração definitiva com a capacidade de preencher um ou dois espaços dentais. A pesquisa refletiu uma taxa de sobrevivência de 80% ao longo de um período de 6 anos ou mais, e que as pontes coladas com resina em balanço são pelo menos tão boas quanto as pontes fixas-fixas convencionais. A restauração dos dentes com este método só pode ser feita após o tratamento ortodôntico e vai precisar de um elemento de retenção para garantir que os contatos dentais não sejam perdidos.
- Pontes convencionais: os dentes tendem a ser preparados para pontes convencionais se houver grandes restaurações presentes, sendo, portanto, mais comumente feitas em pacientes adultos com hipodontia. O tratamento com ponte convencional exigirá uma redução significativa da estrutura do dente, o que colocará o dente em risco de danos biológicos, ou seja, perda de vitalidade. Esse risco é especialmente alto em pacientes jovens com grandes câmaras pulpares.
Autotransplante de dente
O autotransplante envolve a remoção de um dente de um alvéolo e o deslocamento para outro alvéolo no mesmo indivíduo. Se feito com sucesso, é capaz de garantir um volume ósseo alveolar estável, pois há estimulação contínua do ligamento periodontal.
Substituição de dente suportada por implante
A colocação de implantes dentários tem se mostrado um método previsível e confiável de tratamento da hipodontia, além de trazer excelentes resultados estéticos. A colocação do implante deve ser adiada até que o crescimento da mandíbula de um indivíduo esteja completo. Uma limitação da colocação do implante seria a necessidade de uma quantidade suficiente de volume ósseo, que se não for atendido, pode afetar o posicionamento do implante. No entanto, o enxerto ósseo pode ser realizado para superar isso.
Epidemiologia
A hipodontia é menos comum na dentição decídua, com taxas de prevalência relatadas variando de 0,5% na população islandesa a 2,4% na população japonesa. Na dentição decídua, os dentes relatados como mais prováveis de estarem ausentes são os incisivos laterais, tanto superiores quanto inferiores. Se um dente decíduo estiver faltando, isso aumentará o risco de um sucessor ausente.
Na dentição permanente, os terceiros molares estão mais comumente ausentes e um estudo encontrou taxas de prevalência entre 20 e 22%. Quando os terceiros molares são ignorados, a taxa de prevalência para cada dente varia de estudo para estudo. Em estudos caucasianos, os segundos pré-molares inferiores e os incisivos laterais superiores estão mais frequentemente ausentes. Vários estudos no Reino Unido descobriram que o segundo pré-molar inferior está mais comumente ausente. Estudos em populações asiáticas relatam que o incisivo inferior está mais comumente ausente.
Foi relatada uma prevalência maior de hipodontia em mulheres, 3: 2. Os estudos mais extensos foram em populações caucasianas e sugerem uma prevalência de 4-6%.
Um estudo analisou 33 estudos anteriores com um tamanho de amostra de 127.000 e concluiu que a prevalência de hipodontia na dentição permanente variou entre continentes, grupos raciais e gêneros. Na população europeia branca, eles sugeriram uma prevalência de 4,6% em homens e 6,3% em mulheres. Em uma amostra afro-americana, eles descobriram que isso era de 3,2% em homens e 4,6% em mulheres. O mesmo estudo descobriu que na dentição permanente os dentes mais prováveis de estarem ausentes e a frequência desses dentes perdidos era:
- Segundo pré-molar mandibular 3%
- Incisivo lateral superior 1,7%
- Segundo pré-molar maxilar 1,5%
- Incisivo central inferior 0,3%
Referências
links externos
| Classificação |
|---|


