Vasculite cutânea de pequenos vasos - Cutaneous small-vessel vasculitis
| Vasculite cutânea de pequenos vasos | |
|---|---|
| Outros nomes | Vasculite de hipersensibilidade, vasculite alérgica |
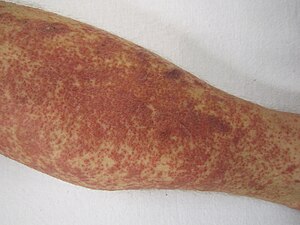 | |
| Exemplo de vasculite de hipersensibilidade | |
| Especialidade | Reumatologia , Imunologia |
Vasculite cutânea de pequenos vasos ( CSVV ), também conhecido como vasculite de hipersensibilidade , vasculite leucocitoclásica cutânea , angeíte de hipersensibilidade , angeíte leucocitoclásica cutânea , vasculite necrotizante cutea e venulite necrotizante cutea , é a inflamação de vasos sanguíneos pequenos (normalmente pós-capilares vénulas nas derme ) , caracterizado por púrpura palpável . É a vasculite mais comum observada na prática clínica.
"Leucocitoclástico" refere-se ao dano causado por detritos nucleares da infiltração de neutrófilos dentro e ao redor dos vasos.
sinais e sintomas
Lesões de pele
Inicialmente vermelho a rosa, manchas achatadas (formalmente, "máculas") e saliências (formalmente, "pápulas") podem ser vistas na pele.
Uma vez totalmente desenvolvida, a aparência clássica é "púrpura palpável não branqueadora". Aparece como manchas vermelhas profundas a roxas que parecem elevadas ao toque. Púrpura refere-se às manchas descoloridas de vermelho-púrpura, enquanto palpável implica que essas manchas podem ser sentidas como levantadas da pele ao redor. Além disso, quando pressionado suavemente, a cor não desbota para uma cor mais clara ("não branqueia"). A cor vermelho-púrpura das lesões deve-se à inflamação nos vasos sanguíneos, fazendo com que os glóbulos vermelhos escapem para a camada cutânea da derme .
Pequenas bolhas cheias de líquido (ou "vesículas"), saliências cheias de pus que lembram uma espinha (ou "pústulas") ou úlceras superficiais também podem se desenvolver, mas são menos comuns.
A localização das lesões cutâneas varia, mas são mais comumente encontradas simetricamente abaixo da cintura, principalmente nas nádegas e nas pernas. Outras distribuições incluem áreas localizadas na parte superior do corpo ou em várias áreas do corpo.
Com o tratamento, as lesões geralmente se resolvem em semanas a meses e deixam manchas planas que são mais escuras do que a pele ao redor. (consulte "Hiperpigmentação pós-inflamatória" em " Hiperpigmentação ")
Uma parte dos casos pode ser persistente ou recorrente. Isso tende a ocorrer quando a vasculite está associada a condições crônicas, como doenças do tecido conjuntivo.
Sintomas associados
Na maioria dos casos, as lesões cutâneas não causam sintomas; no entanto, podem ocorrer coceira, queimação ou dor.
Os sintomas frequentemente relatados incluem febre leve, dor muscular, dor nas articulações ou uma sensação geral de desconforto. Os sintomas adicionais dependem da causa da vasculite e do envolvimento de outros sistemas orgânicos. Por exemplo, se a vasculite for uma manifestação da púrpura de Henoch-Schönlein , os indivíduos também podem sentir dor abdominal ou sangue na urina.
Causa
A vasculite cutânea pode ter várias causas, incluindo, mas não se limitando a medicamentos, infecções bacterianas e virais ou alérgenos. Estima-se que 45-55% dos casos sejam idiopáticos, o que significa que a causa é desconhecida. Nos casos em que uma causa pode ser determinada, medicamentos e patógenos infecciosos são mais comuns em adultos, enquanto a vasculite por IgA (púrpura de Henoch-Schönlein) freqüentemente afeta crianças. Outras etiologias incluem doenças autoimunes e malignidades, geralmente hematológicas (relacionadas ao sangue).
| Causa | Frequência | Exemplos |
|---|---|---|
| Idiopática | 45-55% | Causa desconhecida |
| Infecção | 15-20% | Staphylococcus e Streptococcus spp. |
| Autoimune | 15-20% | Artrite reumatóide , lúpus eritematoso sistêmico |
| Remédios | 10-15% | Antibióticos, antiinflamatórios não esteróides (AINEs) |
Os pequenos vasos da pele afetada estão localizados na derme superficial e incluem arteríolas (pequenas artérias que transportam sangue para os capilares), capilares e vênulas (pequenas veias que recebem sangue dos capilares). Em geral, os complexos imunes se depositam nas paredes dos vasos levando à ativação do sistema complemento . C3a e C5a, proteínas produzidas a partir do sistema complemento, atraem neutrófilos para os vasos. Uma vez ativados, os neutrófilos liberam substâncias pré-formadas, incluindo enzimas que causam danos ao tecido do vaso. A evidência desse processo pode ser vista com uma amostra de tecido cutâneo removido, ou biópsia, vista ao microscópio. Os neutrófilos são vistos circundando os vasos sanguíneos e seus detritos dentro das paredes dos vasos, causando necrose fibrinóide . Esse achado no exame histológico é denominado “vasculite leucocitoclástica”.
Considerando a ampla gama de causas potenciais que levam à vasculite cutânea de pequenos vasos, existem variações sutis na fisiopatologia subjacente para cada causa. Por exemplo, os medicamentos são metabolizados em moléculas menores que podem se ligar a proteínas no sangue ou nas paredes dos vasos. O sistema imunológico detecta essas proteínas alteradas como estranhas e produz anticorpos na tentativa de eliminá-las do corpo. Um processo semelhante ocorre com agentes infecciosos, como bactérias, nos quais os anticorpos têm como alvo componentes microbianos.
Diagnóstico
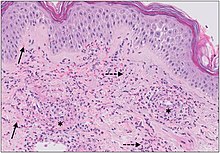
O teste diagnóstico para vasculite deve ser guiado pela história do paciente e pelo exame físico. O médico deve perguntar sobre a duração, o início e a presença de quaisquer sintomas associados, como perda de peso ou fadiga (que indicaria uma causa sistêmica). É importante distinguir entre vasculite IgA e não IgA. A vasculite por IgA tem maior probabilidade de se manifestar com dor abdominal, sangue na urina e dor nas articulações. No caso de a causa não ser óbvia, uma investigação inicial razoável incluiria um hemograma completo, urinálise, painel metabólico básico, teste de sangue oculto nas fezes, taxa de hemossedimentação (VHS) e nível de proteína C reativa . A vasculite cutânea de pequenos vasos é um diagnóstico de exclusão e requer o afastamento de causas sistêmicas dos achados cutâneos. A biópsia de pele (punch ou excisional) é o teste diagnóstico mais definitivo e deve ser realizada 48 horas após o aparecimento da vasculite. Uma biópsia de pele poderá determinar se os achados clínicos são realmente devidos a uma vasculite ou a alguma outra causa.
Classificação
Os subtipos de vasculite de pequenos vasos incluem:
- Vasculite por IgA (púrpura de Henoch-Schönlein)
- Edema hemorrágico agudo da infância
- Vasculite urticariforme
- Vasculite crioglobulinêmica
- Eritema elevatum diutinum
- Granuloma Faciale
- Vasculite associada a ANCA
- Picadas de artrópodes
- Disfunção ou deficiência plaquetária
- Êmbolos de colesterol
- Êmbolos sépticos
- Vasculopatia livedoide
Tratamento
O tratamento deve ser direcionado à causa subjacente específica da vasculite. Se nenhuma causa subjacente for encontrada e a vasculite estiver realmente limitada à pele, o tratamento é principalmente de suporte. Esse tratamento envolve medidas como elevação das pernas, meias e esteróides tópicos para aliviar a coceira / queimação. Se a vasculite não se resolver em 3–4 semanas, um tratamento mais agressivo pode ser necessário. Colchicina oral ou dapsona são freqüentemente usadas para esse propósito. Se o controle rápido dos sintomas for necessário, um ciclo curto de esteróides orais em altas doses pode ser administrado. Agentes imunossupressores, como metotrexato e azatioprina, podem ser usados em casos verdadeiramente refratários não responsivos à colchicina ou dapsona.
Imagens adicionais
Veja também
Referências
links externos
| Classificação | |
|---|---|
| Fontes externas |




