Cesariana - Caesarean section
| Cesariana | |
|---|---|
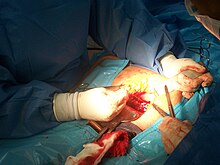
 Uma equipe de 4 pessoas realizando uma cesariana
| |
| Outros nomes | Cesariana, cesariana, parto cesáreo |
| Especialidade | Obstetrícia , ginecologia , cirurgia , neonatologia , pediatria , medicina familiar |
| ICD-10-PCS | 10D00Z0 |
| ICD-9-CM | 74 |
| Malha | D002585 |
| MedlinePlus | 002911 |
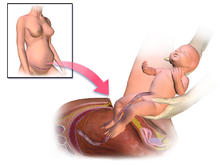
A cesariana , também conhecida como cesariana , ou parto cesáreo , é o procedimento cirúrgico pelo qual um ou mais bebês nascem por meio de uma incisão no abdômen da mãe, geralmente realizada porque o parto vaginal colocaria o bebê ou a mãe em risco. As razões para a operação incluem trabalho de parto obstruído , gravidez gemelar , hipertensão da mãe, parto pélvico e problemas com a placenta ou cordão umbilical . Um parto cesáreo pode ser realizado com base no formato da pelve da mãe ou na história de uma cesariana anterior. Uma tentativa de parto vaginal após a cesariana pode ser possível. A Organização Mundial da Saúde recomenda que a cesariana seja realizada apenas quando for clinicamente necessário. Algumas cesáreas são realizadas sem motivo médico, a pedido de alguém, geralmente a mãe.
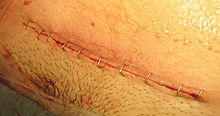
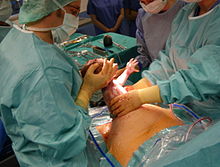
Uma cesariana normalmente leva de 45 minutos a uma hora. Pode ser feito com raquianestesia , com a mulher acordada, ou sob anestesia geral . Um cateter urinário é usado para drenar a bexiga e a pele do abdome é então limpa com um anti - séptico . Uma incisão de cerca de 15 cm (6 polegadas) é normalmente feita na parte inferior do abdômen da mãe. O útero é então aberto com uma segunda incisão e o bebê dá à luz. As incisões são fechadas com pontos . Uma mulher geralmente pode começar a amamentar assim que sair da sala de cirurgia e acordar. Freqüentemente, são necessários vários dias no hospital para se recuperar o suficiente para voltar para casa.
As cesarianas resultam em um pequeno aumento geral de resultados ruins em gestações de baixo risco. Eles também costumam demorar mais para cicatrizar, cerca de seis semanas, do que o parto vaginal. Os riscos aumentados incluem problemas respiratórios no bebê e embolia de líquido amniótico e sangramento pós - parto na mãe. As diretrizes estabelecidas recomendam que as cesarianas não sejam usadas antes de 39 semanas de gravidez sem um motivo médico. O método de parto não parece afetar a função sexual subsequente .
Em 2012, cerca de 23 milhões de cesarianas foram feitas globalmente. A comunidade internacional de saúde considerou anteriormente a taxa de 10% e 15% como ideal para cesarianas. Algumas evidências mostram que uma taxa mais alta de 19% pode resultar em melhores resultados. Mais de 45 países em todo o mundo têm taxas de cesariana inferiores a 7,5%, enquanto mais de 50 têm taxas superiores a 27%. Esforços estão sendo feitos para melhorar o acesso e reduzir o uso de cesariana. Nos Estados Unidos, a partir de 2017, cerca de 32% das entregas são por cesariana. A cirurgia foi realizada pelo menos já em 715 aC, após a morte da mãe, com o bebê sobrevivendo ocasionalmente. As descrições de mães sobreviventes datam de 1500, com atestados anteriores aos tempos antigos (incluindo o relato apócrifo de Júlio César ter nascido de cesariana, uma origem comumente declarada do termo). Com a introdução de anti - sépticos e anestésicos no século 19, a sobrevivência da mãe e do bebê e, portanto, o procedimento tornou-se significativamente mais comum.
Usos
A cesariana é recomendada quando o parto vaginal pode representar um risco para a mãe ou para o bebê. As cesarianas também são realizadas por motivos pessoais e sociais, a pedido das mães, em alguns países.
Usos médicos
As complicações do parto e os fatores que aumentam o risco associado ao parto vaginal incluem:
- Apresentação anormal ( pélvis ou posições transversais ).
- Trabalho de parto prolongado ou falha na progressão ( parto obstruído , também conhecido como distocia)
- Sofrimento fetal
- Prolapso do cordão
- Ruptura uterina ou risco elevado dela
- Hipertensão não controlada , pré-eclâmpsia ou eclâmpsia na mãe
- Taquicardia na mãe ou bebê após ruptura amniótica (rebentamento)
- Placenta problemas ( placenta prévia , placenta descolamento ou placenta acreta )
- Falha na indução do parto
- Falha no parto instrumental (por fórceps ou ventosa (às vezes, uma tentativa de parto por fórceps / ventosa é tentada e, se não tiver êxito, o bebê precisará ser parto por cesariana).
- Bebê grande pesando> 4.000 gramas ( macrossomia )
- Anormalidades do cordão umbilical ( vasa prévia , multilobado incluindo placentas bilobadas e de lóbulos de succenturiato , inserção velamentosa )
Outras complicações da gravidez, condições pré-existentes e doenças concomitantes, incluem:
- Feto anterior (de alto risco)
- Infecção por HIV da mãe com alta carga viral (HIV com baixa carga viral materna não é necessariamente uma indicação para cesariana)
- Um surto de herpes genital no terceiro trimestre (que pode causar infecção no bebê se nascer de parto normal)
- Cesariana clássica anterior (longitudinal)
- Ruptura uterina anterior
- Problemas anteriores com a cura do períneo (de parto anterior ou doença de Crohn )
- Útero bicorno
- Casos raros de nascimento póstumo após a morte da mãe
De outros
- Diminuição da experiência dos accoucheurs com o manejo da apresentação da culatra. Embora obstetras e parteiras sejam amplamente treinados em procedimentos adequados para partos de apresentação pélvica usando manequins de simulação, há uma diminuição da experiência com parto pélvico vaginal real, o que pode aumentar o risco.
Prevenção
A prevalência de cesariana é geralmente considerada mais alta do que o necessário em muitos países, e os médicos são incentivados a reduzir ativamente a taxa, já que uma taxa de cesariana maior que 10-15% não está associada a reduções nas taxas de mortalidade materna ou infantil, embora algumas evidências apóiam que uma taxa mais alta de 19% pode resultar em melhores resultados.
Alguns desses esforços são: enfatizar uma longa fase latente do trabalho de parto não é anormal e não é uma justificativa para cesariana; uma nova definição do início do trabalho de parto ativo de uma dilatação cervical de 4 cm para uma dilatação de 6 cm; e permitir que mulheres que deram à luz anteriormente façam força por pelo menos 2 horas, com 3 horas de empurrar para mulheres que não deram à luz anteriormente, antes que a prisão de parto seja considerada. O exercício físico durante a gravidez diminui o risco.
Riscos
Resultados adversos em gestações de baixo risco ocorrem em 8,6% dos partos vaginais e 9,2% dos partos cesáreos.
Mãe
Naquelas que apresentam baixo risco, o risco de morte para cesarianas é de 13 por 100.000 versus parto vaginal de 3,5 por 100.000 no mundo desenvolvido. O Serviço Nacional de Saúde do Reino Unido considera o risco de morte da mãe três vezes maior que o de um parto vaginal.
No Canadá, a diferença na morbidade ou mortalidade grave para a mãe (por exemplo, parada cardíaca, hematoma de ferida ou histerectomia) foi de 1,8 casos adicionais por 100. A diferença na morte materna no hospital não foi significativa.

Uma cesariana está associada a riscos de aderências pós-operatórias , hérnias incisionais (que podem exigir correção cirúrgica) e infecções de feridas. Se uma cesariana for realizada em uma emergência, o risco da cirurgia pode aumentar devido a uma série de fatores. O estômago do paciente pode não estar vazio, aumentando o risco de anestesia. Outros riscos incluem perda grave de sangue (que pode exigir uma transfusão de sangue) e dores de cabeça na coluna vertebral pós-punção .
Infecções de feridas ocorrem após cesarianas em uma taxa de 3–15%. A presença de corioamnionite e obesidade predispõe a mulher a desenvolver infecção de sítio cirúrgico.
Mulheres que passaram por cesarianas têm maior probabilidade de ter problemas com gestações posteriores, e mulheres que desejam famílias maiores não devem procurar uma cesariana eletiva, a menos que haja indicação médica para fazê-lo. O risco de placenta acreta , uma condição potencialmente fatal que é mais provável de se desenvolver quando uma mulher teve uma cesariana anterior, é de 0,13% após duas cesarianas, mas aumenta para 2,13% após quatro e para 6,74% após seis ou mais. Junto com isso, há um aumento semelhante no risco de histerectomias de emergência no parto.
As mães podem experimentar um aumento na incidência de depressão pós-parto e podem experimentar traumas psicológicos significativos e transtorno de estresse pós-traumático contínuo relacionado ao parto após intervenção obstétrica durante o processo de parto. Fatores como dor na primeira fase do trabalho de parto, sentimento de impotência, intervenção obstétrica de emergência intrusiva são importantes no desenvolvimento subsequente de questões psicológicas relacionadas ao trabalho de parto e parto.
Gravidezes subsequentes
Mulheres que fizeram cesárea por qualquer motivo têm menos probabilidade de engravidar novamente em comparação com mulheres que tiveram parto vaginal anterior.
Mulheres que tiveram apenas uma cesariana anterior têm maior probabilidade de ter problemas com o segundo parto. O parto após a cesariana anterior ocorre por uma das duas opções principais:
- Nascimento vaginal após cesariana (VBAC)
- Repetição de cesariana eletiva (ERCS)
Ambos apresentam riscos maiores do que um parto vaginal sem cesariana anterior. Um parto vaginal após cesariana (VBAC) confere um risco maior de ruptura uterina (5 por 1.000), transfusão de sangue ou endometrite (10 por 1.000) e morte perinatal da criança (0,25 por 1.000). Além disso, 20% a 40% das tentativas de VBAC planejadas terminam em cesariana, sendo necessária, com maior risco de complicações em uma cesariana de repetição de emergência do que em uma cesariana de repetição eletiva. Por outro lado, a VBAC confere menos morbidade materna e menor risco de complicações em gestações futuras do que a repetição da cesariana eletiva.
Aderências
Existem várias etapas que podem ser realizadas durante a cirurgia abdominal ou pélvica para minimizar complicações pós-operatórias, como a formação de aderências . Essas técnicas e princípios podem incluir:
- Manuseando todo o tecido com cuidado absoluto
- Usando luvas cirúrgicas sem pó
- Controle de sangramento
- Escolhendo suturas e implantes com cuidado
- Manter o tecido úmido
- Prevenção de infecção com antibióticos administrados por via intravenosa à mãe antes da incisão na pele
Apesar dessas medidas proativas, a formação de aderências é uma complicação reconhecida de qualquer cirurgia abdominal ou pélvica. Para evitar a formação de aderências após a cesariana, uma barreira de aderência pode ser colocada durante a cirurgia para minimizar o risco de aderências entre o útero e os ovários, o intestino delgado e quase qualquer tecido do abdome ou da pelve. Esta não é a prática atual do Reino Unido, pois não há evidências convincentes para apoiar o benefício desta intervenção.
As aderências podem causar problemas de longo prazo, como:
- Infertilidade , que pode terminar quando as aderências distorcem os tecidos dos ovários e trompas, impedindo a passagem normal do óvulo (óvulo) do ovário para o útero. Um em cada cinco casos de infertilidade pode estar relacionado à adesão (stoval)
- Dor pélvica crônica, que pode ocorrer quando há aderências na pelve. Estima-se que quase 50% dos casos de dor pélvica crônica estejam relacionados à adesão (estomacal)
- Obstrução do intestino delgado: a interrupção do fluxo normal do intestino, que pode ocorrer quando as aderências torcem ou puxam o intestino delgado.
O risco de formação de aderências é uma das razões pelas quais o parto vaginal é geralmente considerado mais seguro do que a cesariana eletiva, onde não há indicação médica para a seção por motivos maternos ou fetais.
Filho
Parto sem indicação médica (eletiva) antes de 39 semanas de gestação "traz riscos significativos para o bebê, sem nenhum benefício conhecido para a mãe". A mortalidade neonatal em 37 semanas pode ser até 3 vezes maior que em 40 semanas e é elevada em comparação com 38 semanas de gestação. Esses nascimentos prematuros foram associados a mais mortes durante a infância, em comparação com aqueles que ocorreram entre 39 e 41 semanas (a termo). Os pesquisadores em um estudo e em outra revisão descobriram muitos benefícios em ir a termo, mas nenhum efeito adverso na saúde das mães ou bebês.
O Congresso Americano de Obstetras e Ginecologistas e legisladores médicos revisam estudos de pesquisa e encontram mais incidência de sepse suspeita ou comprovada , RDS, hipoglicemia, necessidade de suporte respiratório, necessidade de admissão em UTIN e necessidade de hospitalização> 4-5 dias. No caso de cesarianas, as taxas de morte respiratória foram 14 vezes maiores no pré-parto com 37 semanas em comparação com 40 semanas de gestação e 8,2 vezes maiores para cesárea pré-parto com 38 semanas. Nesta revisão, nenhum estudo encontrou diminuição da morbidade neonatal devido ao parto não medicamente indicado (eletivo) antes de 39 semanas.
Para gestações de gêmeos saudáveis, em que ambos os gêmeos estão de cabeça para baixo, um teste de parto vaginal é recomendado entre 37 e 38 semanas. O parto vaginal, neste caso, não piora o resultado para nenhum dos bebês em comparação com a cesariana. Há alguma controvérsia sobre o melhor método de parto, em que o primeiro gêmeo é o primeiro com a cabeça e o segundo não, mas a maioria dos obstetras recomendará o parto normal, a menos que haja outros motivos para evitar o parto vaginal. Quando o primeiro gêmeo não está de cabeça para baixo, uma cesariana geralmente é recomendada. Independentemente de os gêmeos nascerem por secção ou por via vaginal, a literatura médica recomenda o parto de gêmeos dicoriônicos em 38 semanas, e gêmeos monocoriônicos (gêmeos idênticos compartilhando uma placenta) em 37 semanas devido ao aumento do risco de natimortos em gêmeos monocoriônicos que permanecem em útero após 37 semanas. O consenso é que o parto prematuro tardio de gêmeos monocoriônicos é justificado porque o risco de natimortos após o parto de 37 semanas é significativamente maior do que os riscos apresentados pelo parto de gêmeos monocoriônicos próximos ao termo (ou seja, 36-37 semanas). O consenso sobre gêmeos monoamnióticos (gêmeos idênticos compartilhando um saco amniótico), o tipo de gêmeos de maior risco, é que eles devem ter parto por cesariana em ou logo após 32 semanas, uma vez que o risco de morte intrauterina de um ou ambos os gêmeos é maior após esta gestação do que o risco de complicações da prematuridade.
Em uma pesquisa amplamente divulgada, crianças únicas nascidas antes de 39 semanas podem ter problemas de desenvolvimento, incluindo aprendizado mais lento em leitura e matemática.
Outros riscos incluem:
- Pulmão úmido : pode ocorrer retenção de líquido nos pulmões se não for expelido pela pressão das contrações durante o trabalho de parto.
- Potencial para parto prematuro e complicações: O parto prematuro pode ser realizado inadvertidamente se o cálculo da data de vencimento for impreciso. Um estudo descobriu um risco aumentado de complicações se uma nova cesariana eletiva for realizada mesmo alguns dias antes das 39 semanas recomendadas.
- Maior risco de mortalidade infantil: em cesáreas realizadas sem risco médico indicado (única a termo em posição de cabeça baixa, sem outras complicações obstétricas ou médicas), o risco de morte nos primeiros 28 dias de vida foi citado como 1,77 por 1.000 nascidos vivos entre mulheres que tiveram cesarianas, em comparação com 0,62 por 1.000 para mulheres que tiveram parto normal.
O parto por cesariana também parece estar associado a piores resultados de saúde mais tarde na vida, incluindo sobrepeso ou obesidade e problemas no sistema imunológico.
Classificação
As cesarianas foram classificadas de várias maneiras por diferentes perspectivas. Uma maneira de discutir todos os sistemas de classificação é agrupá-los por seu foco na urgência do procedimento (mais comum), nas características da mãe ou como um grupo baseado em outros fatores menos comumente discutidos.
Por urgência
Convencionalmente, as cesarianas são classificadas como sendo uma cirurgia eletiva ou uma operação de emergência . A classificação é usada para ajudar na comunicação entre a obstetrícia, a obstetrícia e a equipe de anestesia para a discussão do método de anestesia mais apropriado. A decisão de realizar anestesia geral ou anestesia regional (raquianestesia ou peridural) é importante e se baseia em muitas indicações, incluindo a urgência do parto e a história médica e obstétrica da mulher. A anestesia regional é quase sempre mais segura para a mulher e o bebê, mas às vezes a anestesia geral é mais segura para um ou ambos, e a classificação de urgência do parto é uma questão importante que afeta essa decisão.
Uma cesariana planejada (ou cesariana eletiva / programada), planejada com antecedência, é mais comumente planejada para indicações médicas que se desenvolveram antes ou durante a gravidez e, de preferência, após 39 semanas de gestação. No Reino Unido, isso é classificado como uma seção de 'grau 4' (parto programado para se adequar à mãe ou equipe do hospital) ou como uma seção de 'grau 3' (sem comprometimento materno ou fetal, mas parto prematuro necessário). As cesarianas de emergência são realizadas em gestações nas quais o parto normal foi planejado inicialmente, mas uma indicação para cesariana foi desenvolvida desde então. No Reino Unido, são ainda classificados como grau 2 (entrega necessária dentro de 90 minutos após a decisão, mas sem ameaça imediata à vida da mulher ou do feto) ou grau 1 (entrega necessária dentro de 30 minutos da decisão: ameaça imediata ao vida da mãe ou do bebê ou de ambos.)
As cesáreas eletivas podem ser realizadas com base em indicação obstétrica ou médica, ou por solicitação materna sem indicação médica . Entre as mulheres no Reino Unido, Suécia e Austrália, cerca de 7% preferiram a cesariana como método de parto. Em casos sem indicação médica, o Congresso Americano de Obstetras e Ginecologistas e o Royal College of Obstetricians e Ginecologistas do Reino Unido recomendam um parto vaginal planejado. O Instituto Nacional de Excelência em Saúde e Cuidados recomenda que, se depois de uma mulher receber informações sobre o risco de uma cesariana planejada e ela ainda insistir no procedimento, isso deve ser fornecido. Se fornecido, isso deve ser feito na 39ª semana de gestação ou mais tarde. Não há evidências de que o ECS possa reduzir a transmissão vertical do vírus da hepatite B e da hepatite C.
Pelas características da mãe
Parto cesáreo a pedido materno
O parto cesáreo a pedido materno (CDMR) é uma cesariana clinicamente desnecessária, em que a realização de um parto por cesariana é solicitada pela paciente grávida , embora não haja indicação médica para a cirurgia. Revisões sistemáticas não encontraram evidências fortes sobre o impacto da cesariana por razões não médicas. As recomendações incentivam o aconselhamento para identificar os motivos da solicitação, abordando ansiedades e informações e incentivando o parto vaginal. Cesarianas eletivas com 38 semanas em alguns estudos mostraram aumento de complicações de saúde no recém-nascido. Por esse motivo, o ACOG e o NICE recomendam que as cesarianas eletivas não sejam agendadas antes de 39 semanas de gestação, a menos que haja um motivo médico. As cesarianas planejadas podem ser agendadas mais cedo se houver um motivo médico.
Após cesárea anterior
As mães que já fizeram uma cesariana têm maior probabilidade de fazer uma cesariana em gestações futuras do que as mães que nunca fizeram uma cesariana. Há uma discussão sobre as circunstâncias em que as mulheres deveriam ter um parto vaginal após uma cesariana anterior.
O parto vaginal após cesariana (VBAC) é a prática de dar à luz um bebê por via vaginal depois que um bebê anterior foi entregue por cesariana (cirurgicamente). De acordo com o Colégio Americano de Obstetras e Ginecologistas (ACOG), o sucesso do VBAC está associado à diminuição da morbidade materna e à diminuição do risco de complicações em gestações futuras. De acordo com a American Pregnancy Association, 90% das mulheres que se submeteram a partos cesáreos são candidatas a VBAC. Aproximadamente 60–80% das mulheres que optam pelo VBAC terão sucesso no parto vaginal, o que é comparável à taxa geral de partos vaginais nos Estados Unidos em 2010.
gêmeos
Para gestações de gêmeos saudáveis, em que ambos os gêmeos estão de cabeça para baixo, um teste de parto vaginal é recomendado entre 37 e 38 semanas. O parto vaginal, neste caso, não piora o resultado para nenhum dos bebês em comparação com a cesariana. Há controvérsias sobre o melhor método de parto, onde o primeiro gêmeo é o primeiro com a cabeça e o segundo não. Quando o primeiro gêmeo não está de cabeça para baixo no início do trabalho de parto, uma cesariana deve ser recomendada. Embora o segundo gêmeo geralmente tenha uma frequência maior de problemas, não se sabe se uma cesariana planejada afeta isso. Estima-se que 75% das gestações gemelares nos Estados Unidos foram feitas por cesariana em 2008.
Nascimento culatra
Um parto pélvico é o nascimento de um bebê a partir de uma apresentação pélvica , na qual o bebê sai da pelve com as nádegas ou os pés primeiro, em oposição à apresentação normal com a cabeça primeiro . Na apresentação pélvica, os sons cardíacos fetais são ouvidos logo acima do umbigo.
Os bebês geralmente nascem com a cabeça primeiro. Se o bebê estiver em outra posição, o parto pode ser complicado. Em uma "apresentação pélvica", o feto está de baixo para cima em vez de de cabeça para baixo. Os bebês nascidos de baixo para cima têm maior probabilidade de sofrer danos durante um parto normal (vaginal) do que os nascidos de cabeça para baixo. Por exemplo, o bebê pode não receber oxigênio suficiente durante o parto. Ter uma cesariana planejada pode reduzir esses problemas. Uma revisão que examinou a cesariana planejada para apresentação pélvica única com parto vaginal planejado conclui que, a curto prazo, partos com cesariana planejada eram mais seguros para bebês do que partos vaginais. Menos bebês morreram ou ficaram gravemente feridos ao nascer por cesariana. Houve evidências provisórias de que as crianças nascidas por cesariana tinham mais problemas de saúde aos dois anos. A cesariana causou alguns problemas de curto prazo para as mães, como mais dores abdominais. Eles também tiveram alguns benefícios, como menos incontinência urinária e menos dor perineal.
A posição de baixo para baixo apresenta alguns perigos para o bebê durante o processo de nascimento, e o tipo de parto (vaginal versus cesáreo) é controverso nas áreas de obstetrícia e obstetrícia .
Embora o parto vaginal seja possível para o bebê pélvico, certos fatores fetais e maternos influenciam a segurança do parto vaginal pélvico. A maioria dos bebês pélvicos nascidos nos Estados Unidos e no Reino Unido partem de cesariana, pois os estudos mostraram riscos aumentados de morbidade e mortalidade no parto pélvico vaginal, e a maioria dos obstetras desaconselha o parto vaginal pélvico planejado por esse motivo. Como resultado do número reduzido de partos pélvicos vaginais reais, obstetras e parteiras correm o risco de perder as habilidades nesta importante habilidade. Todas as pessoas envolvidas na prestação de cuidados obstétricos e obstétricos no Reino Unido passam por treinamento obrigatório na realização de partos pélvicos no ambiente de simulação (usando pelve de manequim para permitir a prática desta habilidade importante) e este treinamento é realizado regularmente para manter as habilidades até encontro.
Histerotomia ressuscitativa
A histerotomia ressuscitativa , também conhecida como cesariana peri-mortem, é uma cesariana de emergência realizada onde ocorreu parada cardíaca materna , para auxiliar na reanimação da mãe, removendo a compressão aortocaval gerada pelo útero grávido. Ao contrário de outras formas de cesariana, o bem-estar do feto é apenas uma prioridade secundária e o procedimento pode ser realizado mesmo antes do limite da viabilidade fetal, se for considerado benéfico para a mãe.
Outras formas, incluindo a técnica de cirurgia
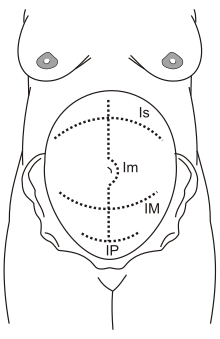
Existem vários tipos de cesariana (CS). Uma distinção importante reside no tipo de incisão (longitudinal ou transversal) feita no útero , além da incisão na pele: a grande maioria das incisões cutâneas são uma abordagem suprapúbica transversa conhecida como incisão de Pfannenstiel, mas não há como saber da cicatriz na pele por onde foi realizada a incisão uterina.
- A cesárea clássica envolve uma incisão longitudinal na linha média no útero, o que permite um espaço maior para o parto. É realizada em gestações muito precoces, onde o segmento inferior do útero não está formado, pois é mais seguro nesta situação para o bebê: mas raramente é realizada fora dessas gestações iniciais, pois a operação é mais sujeita a complicações do que incisão uterina transversa. Recomenda-se a qualquer mulher que fez uma secção clássica que repita a secção eletiva em gestações subsequentes, uma vez que a incisão vertical tem muito mais probabilidade de se romper durante o trabalho de parto do que a incisão transversal.
- A seção do segmento uterino inferior é o procedimento mais comumente usado hoje; envolve um corte transversal logo acima da borda da bexiga . Isso resulta em menos perda de sangue e tem menos complicações precoces e tardias para a mãe, além de permitir que ela considere um parto vaginal na próxima gravidez.
- A histerectomia cesariana consiste em uma cesariana seguida da remoção do útero . Isso pode ser feito em casos de sangramento intratável ou quando a placenta não pode ser separada do útero.
O procedimento EXIT é um procedimento de parto cirúrgico especializado usado para dar à luz bebês com compressão das vias aéreas.
O método Misgav Ladach é uma cesariana modificada que tem sido usada em quase todo o mundo desde a década de 1990. Foi descrito por Michael Stark, presidente da New European Surgical Academy, na época em que ele era o diretor do Misgav Ladach , um hospital geral em Jerusalém. O método foi apresentado durante uma conferência da FIGO em Montreal em 1994 e depois distribuído pela Universidade de Uppsala, Suécia, em mais de 100 países. Este método é baseado em princípios minimalistas. Ele examinou todas as etapas das cesarianas em uso, analisou-as quanto à necessidade e, se julgado necessário, quanto à forma ideal de execução. Para a incisão abdominal, ele usou a incisão modificada de Joel Cohen e comparou as estruturas abdominais longitudinais às cordas de instrumentos musicais. Como os vasos sanguíneos e os músculos têm oscilação lateral, é possível esticá-los em vez de cortá-los. O peritônio é aberto por alongamento repetido, não são usados cotonetes abdominais, o útero é fechado em uma camada com uma agulha grande para reduzir ao máximo a quantidade de corpo estranho, as camadas peritoneais permanecem não suturadas e o abdome é fechado com duas camadas só. As mulheres submetidas a essa operação se recuperam rapidamente e podem cuidar dos recém-nascidos logo após a cirurgia. Existem muitas publicações que mostram as vantagens sobre os métodos tradicionais de cesariana. Há também um risco aumentado de descolamento da placenta e ruptura uterina em gestações subsequentes para mulheres que realizaram esse método em partos anteriores.
Desde 2015, a Organização Mundial da Saúde endossou a classificação de Robson como um meio holístico de comparar as taxas de partos entre diferentes ambientes, com o objetivo de permitir uma comparação mais precisa das taxas de cesarianas.
Técnica
A profilaxia antibiótica é usada antes de uma incisão. O útero é incisado, e esta incisão é estendida com pressão romba ao longo do eixo cefálico-caudal. O bebê nasce e a placenta é removida. O cirurgião então toma uma decisão sobre a exteriorização uterina. O fechamento uterino de camada única é usado quando a mãe não deseja uma gravidez futura. Quando o tecido subcutâneo tem 2 cm de espessura ou mais, a sutura cirúrgica é usada. As práticas desencorajadas incluem dilatação cervical manual , qualquer drenagem subcutânea ou terapia de oxigênio suplementar com a intenção de prevenir infecções.
A cesariana pode ser realizada com sutura de camada única ou dupla da incisão uterina. Foi observado que o fechamento de camada única em comparação com o fechamento de camada dupla resulta na redução da perda de sangue durante a cirurgia. É incerto se este é o efeito direto da técnica de sutura ou se outros fatores, como o tipo e o local da incisão abdominal, contribuem para a redução da perda de sangue. O procedimento padrão inclui o fechamento do peritônio . A pesquisa questiona se isso é necessário, com alguns estudos indicando que o fechamento peritoneal está associado a um maior tempo operatório e internação hospitalar. O método Misgave Ladach é uma técnica cirúrgica que pode apresentar menos complicações secundárias e cicatrização mais rápida, devido à inserção no músculo.
Anestesia
Ambos geral e anestesia regional ( espinal , epidural ou espinal combinadas e anestesia epidural ) são aceitáveis para uso durante a cesariana. As evidências não mostram uma diferença entre a anestesia regional e a anestesia geral no que diz respeito a resultados importantes na mãe ou no bebê. A anestesia regional pode ser preferida, pois permite que a mãe fique acordada e interaja imediatamente com o bebê. Em comparação com a anestesia geral, a anestesia regional é melhor na prevenção da dor pós-operatória persistente 3 a 8 meses após a cesariana. Outras vantagens da anestesia regional podem incluir a ausência de riscos típicos da anestesia geral: aspiração pulmonar (que tem uma incidência relativamente alta em pacientes submetidas à anestesia no final da gravidez) de conteúdo gástrico e intubação esofágica . Um ensaio não encontrou nenhuma diferença na satisfação quando a anestesia geral foi comparada com a raquianestesia.
A anestesia regional é usada em 95% dos partos, sendo a raquianestesia e a raquianestesia combinada e peridural as técnicas regionais mais comumente usadas em cesarianas programadas. A anestesia regional durante a cesariana é diferente da analgesia (alívio da dor) usada no trabalho de parto e parto vaginal. A dor sentida por causa da cirurgia é maior do que a do trabalho de parto e, portanto, requer um bloqueio nervoso mais intenso .
A anestesia geral pode ser necessária devido aos riscos específicos para a mãe ou filho. Pacientes com sangramento intenso e não controlado podem não tolerar os efeitos hemodinâmicos da anestesia regional. A anestesia geral também é preferida em casos muito urgentes, como sofrimento fetal grave, quando não há tempo para realizar uma anestesia regional.
Prevenção de complicações
A infecção pós-parto é uma das principais causas de morte materna e pode ser responsável por 10% das mortes maternas em todo o mundo. Uma cesariana aumenta muito o risco de infecção e morbidade associada, estimada entre 5 e 20 vezes mais alta, e o uso rotineiro de profilaxia antibiótica para prevenir infecções foi encontrado por uma meta-análise para reduzir substancialmente a incidência de morbidade febril. A infecção pode ocorrer em cerca de 8% das mulheres que têm cesarianas, principalmente endometrite , infecções do trato urinário e infecções de feridas. O uso de antibióticos preventivos em mulheres submetidas à cesariana diminuiu em cerca de 65% a infecção da ferida, endometrite e complicações infecciosas graves. Os efeitos colaterais e o efeito sobre o bebê não são claros.
As mulheres que fazem cesarianas podem reconhecer os sinais de febre que indicam a possibilidade de infecção da ferida. Tomar antibióticos antes da incisão na pele, em vez de após o clampeamento do cordão umbilical, reduz o risco para a mãe, sem aumentar os efeitos adversos para o bebê. Evidências de certeza moderada sugerem que o gluconato de clorexidina como preparação para a pele é ligeiramente mais eficaz na prevenção de infecções do sítio cirúrgico do que o iodo povodona, mas são necessárias mais pesquisas.
Alguns médicos acreditam que durante uma cesariana, a dilatação cervical mecânica com um dedo ou uma pinça impedirá a obstrução do sangue e da drenagem dos lóquios e, assim, beneficiará a mãe ao reduzir o risco de morte. As evidências em 2018 não apoiavam nem refutavam essa prática para reduzir a morbidade pós-operatória, aguardando novos estudos grandes.
A hipotensão (pressão arterial baixa) é comum em mulheres submetidas à raquianestesia; fluidos intravenosos, como cristaloides , ou comprimir as pernas com bandagens, meias ou dispositivos infláveis podem ajudar a reduzir o risco de hipotensão, mas as evidências ainda são incertas sobre sua eficácia.
Contato pele a pele
A OMS e o UNICEF recomendam que os bebês nascidos de parto cesáreo devem ter contato pele a pele (SSC) assim que a mãe estiver alerta e responsiva. A SSC imediata após uma anestesia raquidiana ou epidural é possível porque a mãe permanece alerta; no entanto, após a anestesia geral, o pai ou outro membro da família pode fornecer a SSC até que a mãe esteja em condições.
Sabe-se que nas horas de trabalho de parto que antecedem o parto vaginal o corpo da mulher começa a produzir ocitocina que auxilia no processo de vinculação, e acredita-se que a CSS também possa desencadear sua produção. De fato, as mulheres relataram que sentiam que a CSS as ajudava a se sentirem próximas e a se relacionarem com seus bebês. Uma revisão da literatura também descobriu que a SSC imediata ou precoce aumentou a probabilidade de amamentação bem-sucedida e que os recém-nascidos choravam menos e relaxavam mais rápido quando também tinham SSC com o pai.
Recuperação
É comum que as mulheres que se submetem a uma cesariana tenham movimentos intestinais reduzidos ou ausentes por horas a dias. Durante esse período, as mulheres podem sentir cólicas abdominais, náuseas e vômitos. Isso geralmente se resolve sem tratamento. A dor mal controlada após uma cesariana não emergente ocorre em 13% a 78% das mulheres. Imediatamente após uma cesariana, algumas terapias complementares e alternativas (como acupuntura , terapia eletromagnética e musicoterapia ) podem ajudar a aliviar a dor. As dores abdominais, nas feridas e nas costas podem continuar durante meses após uma cesariana. Antiinflamatórios não esteróides podem ser úteis. Nas primeiras semanas após uma cesariana, as mulheres devem evitar levantar qualquer coisa mais pesada do que o bebê. Para minimizar a dor durante a amamentação, as mulheres devem experimentar diferentes apoios para a amamentação, incluindo o apoio da bola de futebol e o apoio deitado de lado. Mulheres que fizeram cesárea têm maior probabilidade de sentir dor que interfere em suas atividades habituais do que mulheres que tiveram partos vaginais, embora aos seis meses geralmente não haja mais diferença. A dor durante a relação sexual é menos provável do que após o parto vaginal; por seis meses não há diferença.
Pode haver uma incidência um pouco maior de depressão pós-parto nas primeiras semanas após o parto para mulheres que fazem cesarianas, mas essa diferença não persiste. Algumas mulheres que passaram por cesarianas, especialmente cesarianas de emergência, apresentam transtorno de estresse pós-traumático .
Frequência
As taxas globais de cesariana estão aumentando. Ele dobrou de 2003 a 2018 para chegar a 21% e está aumentando anualmente em 4%. Na África Austral, é menos de 5%; enquanto a taxa é de quase 60% em algumas partes da América Latina. A taxa canadense foi de 26% em 2005–2006. A Austrália tem uma alta taxa de cesarianas, de 31% em 2007. Em certa época, uma taxa de 10% a 15% era considerada ideal; uma taxa de 19% pode resultar em melhores resultados. A Organização Mundial de Saúde retirou oficialmente sua recomendação anterior de uma taxa de cesariana de 15% em junho de 2010. Sua declaração oficial dizia: "Não há evidências empíricas de uma porcentagem ideal. O que mais importa é que todas as mulheres que precisam de cesarianas as recebam . "
Mais de 50 nações têm taxas superiores a 27%. Outros 45 países têm taxas inferiores a 7,5%. Existem esforços para melhorar o acesso e reduzir o uso de cesariana. Globalmente, 1% de todos os partos cesáreos são realizados sem necessidade médica. No geral, a taxa de cesariana foi de 25,7% para 2004-2008.
Não há diferença significativa nas taxas de cesárea ao comparar os cuidados de continuidade da parteira com os cuidados convencionais fragmentados. Mais cesarianas de emergência - cerca de 66% - são realizadas durante o dia em vez de à noite.
A taxa aumentou para 46% na China e para níveis de 25% ou mais em muitos países asiáticos, europeus e latino-americanos. No Brasil e no Irã, a taxa de cesariana é superior a 40%. O Brasil tem uma das maiores taxas de cesarianas do mundo, com taxas no setor público de 35 a 45% e de 80 a 90% no setor privado.
Europa
Na Europa, há diferenças entre os países: na Itália, a taxa de cesarianas é de 40%, enquanto nos países nórdicos é de 14%. No Reino Unido, em 2008, a taxa era de 24%. Na Irlanda, a taxa foi de 26,1% em 2009.
Na Itália, a incidência de cesarianas é particularmente alta, embora varie de região para região. Na Campânia , 60% de 2008 nascimentos supostamente ocorreram por meio de cesarianas. Na região de Roma , a incidência média é de cerca de 44%, mas pode chegar a 85% em algumas clínicas privadas.
Estados Unidos
Nos Estados Unidos, o índice de cesariana gira em torno de 33%, variando de 23% a 40% dependendo do estado. Uma em cada três mulheres que deram à luz nos Estados Unidos, por cesariana em 2011. Em 2012, cerca de 23 milhões de cesáreas foram realizadas em todo o mundo.
Com quase 1,3 milhão de internações, a cesariana foi um dos procedimentos mais comuns realizados em hospitais dos EUA em 2011. Foi o segundo procedimento mais comum realizado em pessoas com idades entre 18 e 44 anos. As taxas de cesárea nos EUA aumentaram consideravelmente desde 1996. A taxa aumentou nos Estados Unidos, para 33% de todos os nascimentos em 2012, de 21% em 1996. Em 2010, a taxa de parto cesáreo foi de 32,8% de todos os nascimentos ( uma ligeira diminuição em relação à alta de 2009 de 32,9% de todos os nascimentos). Um estudo descobriu que, em 2011, as mulheres cobertas por seguros privados tinham 11% mais chances de ter um parto cesáreo do que aquelas cobertas pelo Medicaid. O aumento no uso não resultou em melhores resultados, resultando na posição de que as cesarianas podem ser feitas com muita frequência.
História
Historicamente, uma cesariana, realizada em uma mulher viva, geralmente resultava na morte da mãe. Por muito tempo, foi considerada uma medida extrema, realizada apenas quando a mãe já estava morta ou considerada sem ajuda. A título de comparação, veja a histerotomia ressuscitativa ou a cesariana perimortem.
De acordo com os antigos Registros Chineses do Grande Historiador , Luzhong, um descendente da sexta geração do mítico Imperador Amarelo , teve seis filhos, todos nascidos "abrindo o corpo". O sexto filho Jilian fundou a Casa de Mi que governava o Estado de Chu (c. 1030–223 aC).
A mãe de Bindusara (nascido c. 320 AC, governou 298 - c. 272 AC), o segundo Mauryan Samrat ( imperador ) da Índia, acidentalmente consumiu veneno e morreu quando ela estava perto de dar à luz. Chanakya , o professor e conselheiro do Chandragupta, decidiu que o bebê deveria sobreviver. Ele abriu a barriga da rainha e tirou o bebê, salvando a vida do bebê.
Um relato antigo de cesariana no Irã (Pérsia) é mencionado no livro de Shahnameh , escrito por volta de 1000 DC, e se refere ao nascimento de Rostam , o herói lendário daquele país. De acordo com o Shahnameh , o Simurgh instruiu Zal sobre como fazer uma cesariana, salvando assim Rudaba e a criança Rostam. Na literatura persa, a seção ceaseriana é conhecida como Rostamina (رستمینه).
No texto mitológico irlandês, o Ciclo do Ulster , o personagem Furbaide Ferbend teria nascido de cesariana póstuma, depois que sua mãe foi assassinada por sua tia malvada Medb .
O Talmud Babilônico , um antigo texto religioso judaico , menciona um procedimento semelhante à cesariana. O procedimento é denominado yotzei dofen . Também discute longamente a permissibilidade de realizar uma cesariana em uma mãe moribunda ou falecida. Também há alguma base para supor que as mulheres judias sobreviveram regularmente à operação na época romana (já no século 2 DC).
Plínio, o Velho, teorizou que o nome de Júlio César veio de um ancestral que nasceu de cesariana, mas a verdade disso é debatida (veja a discussão sobre a etimologia de César ). Algumas histórias envolvem o próprio César nascendo do procedimento; isso é quase certamente falso, já que a mãe de César, Aurelia Cotta, viveu até meados dos 40 anos de César. A cesariana na Roma Antiga foi realizada pela primeira vez para remover um bebê do útero de uma mãe que morreu durante o parto, uma prática às vezes chamada de lei da cesariana .
O santo catalão Raymond Nonnatus (1204–1240) recebeu seu sobrenome - do latim non-natus ("não nascido") - porque nasceu por cesariana. Sua mãe morreu ao dar à luz a ele.
Há algumas evidências indiretas de que a primeira cesariana que sobreviveu à mãe e ao filho foi realizada em Praga em 1337. A mãe era Beatriz de Bourbon , a segunda esposa do rei da Boêmia João de Luxemburgo . Beatrice deu à luz o filho do rei Venceslau I , mais tarde duque de Luxemburgo, Brabante e Limburgo, e que se tornou meio-irmão do mais tarde Rei da Boêmia e Sacro Imperador Romano, Carlos IV .
Em um relato da década de 1580, Jakob Nufer, um capão de porco em Siegershausen , na Suíça, teria realizado a operação em sua esposa após um parto prolongado, com ela sobrevivendo. Sua esposa teria tido mais cinco filhos, incluindo gêmeos, e o bebê nascido de cesariana supostamente viveu até os 77 anos.
Na maior parte do tempo, desde o século 16, o procedimento teve uma alta taxa de mortalidade. Na Grã-Bretanha e na Irlanda, a taxa de mortalidade em 1865 era de 85%. As principais etapas para reduzir a mortalidade foram:
- A introdução da técnica de incisão transversal para minimizar o sangramento por Ferdinand Adolf Kehrer em 1881 é considerada a primeira técnica de cesariana moderna realizada.
- A introdução da sutura uterina por Max Sänger em 1882
- Modificação por Hermann Johannes Pfannenstiel em 1900, ver incisão de Pfannenstiel
- CS extraperitoneal e, em seguida, movendo-se para incisão transversal baixa (Krönig, 1912)
- Adesão aos princípios de assepsia
- Avanços da anestesia
- Transfusão de sangue
- Antibióticos
Viajantes europeus na região dos Grandes Lagos da África durante o século 19 observaram cesarianas sendo realizadas regularmente. A gestante era normalmente anestesiada com álcool e misturas de ervas eram usadas para estimular a cura. Pela natureza bem desenvolvida dos procedimentos empregados, os observadores europeus concluíram que já estavam empregados há algum tempo. Robert William Felkin forneceu uma descrição detalhada. James Barry foi o primeiro médico europeu a realizar uma cesariana bem-sucedida na África, enquanto foi destacado para a Cidade do Cabo entre 1817 e 1828.
A primeira cesariana bem-sucedida a ser realizada nos Estados Unidos ocorreu em Mason County, Virginia (agora Mason County, West Virginia), em 1794. O procedimento foi realizado pelo Dr. Jesse Bennett em sua esposa Elizabeth.
Cesário de Terracina
O santo padroeiro da cesariana é Cesário , um jovem diácono martirizado em Terracina , que substituiu e cristianizou a figura pagã de César . O mártir (São Cesareo em italiano) é invocado para o sucesso deste procedimento cirúrgico, pois era considerado o novo "César cristão" - em oposição ao "César pagão" - na Idade Média passou a ser invocado por mulheres grávidas desejar um parto fisiológico, pelo sucesso da expulsão do bebê do útero e, portanto, pela salvação deles e do nascituro. A prática continua, aliás o mártir Cesário é invocado pelas futuras mães que, por problemas de saúde ou do bebê, devem dar à luz seu filho por cesariana.
Sociedade e cultura
Etimologia
A Lex Regia romana (lei real), mais tarde Lex Caesarea (lei imperial), de Numa Pompilius (715-673 aC), exigia que o filho de uma mãe que morrera durante o parto fosse cortado de seu útero. Havia um tabu cultural de que as mães não deveriam ser enterradas grávidas, o que pode ter refletido uma forma de salvar alguns fetos. A prática romana exigia que uma mãe viva estivesse no décimo mês de gravidez antes de recorrer ao procedimento, refletindo o conhecimento de que ela não sobreviveria ao parto.
As especulações de que o ditador romano Júlio César nasceu pelo método hoje conhecido como cesariana são falsas. Embora as cesarianas fossem realizadas na época romana , nenhuma fonte clássica registra uma mãe sobrevivendo a tal parto. Ainda no século 12, o estudioso e médico Maimonides expressa dúvidas sobre a possibilidade de uma mulher sobreviver a esse procedimento e engravidar novamente. O termo também foi explicado como derivado do verbo caedere , "cortar", sendo as crianças nascidas assim chamadas de cesones . Plínio, o Velho, refere-se a um certo Júlio César (um ancestral do famoso estadista romano) como ab utero caeso , "cortado do útero", dando isso como uma explicação para o cognome "César", que foi então carregado por seus descendentes. No entanto, mesmo que a hipótese etimológica ligando a cesariana a Júlio César seja uma falsa etimologia , tem sido amplamente aceita. Por exemplo, o Oxford English Dictionary define parto cesáreo como "o parto de uma criança cortando as paredes do abdômen quando o parto não pode ocorrer de maneira natural, como foi feito no caso de Júlio César". Merriam-Webster's Collegiate Dictionary (11ª edição) deixa espaço para incerteza etimológica com a frase, "da lendária associação de tal entrega com o cognomen romano César ".
Algum vínculo com Júlio César ou com imperadores romanos também existe em outras línguas. Por exemplo, os termos modernos em alemão , norueguês , dinamarquês , holandês , sueco , finlandês , turco e húngaro são, respectivamente , Kaiserschnitt , keisersnitt , kejsersnit , keizersnede , kejsarsnitt , keisarileikkaus , sezaryen e császármetszés (literalmente: "corte do imperador"). O termo alemão também foi importado para o japonês (帝王 切開teiōsekkai ) e coreano (제왕 절개 jewang jeolgae ), ambos significando literalmente "incisão do imperador". O termo holandês foi importado para a Indonésia bedah sesar significa "cirurgia do imperador ou césar". Da mesma forma, no eslavo ocidental (polonês) cięcie cesarskie , (tcheco) císařský řez e (eslovaco) cisársky rez significa "corte do imperador", enquanto o termo eslavo do sul é sérvio царски рез e esloveno cárski réz , literalmente corte do tzar . O termo russo kesarevo secheniye (Кесарево сечение késarevo sečénije ) significa literalmente a seção de César . O termo árabe (ولادة قيصرية wilaada qaySaríyya ) também significa "parto cesáreo ". O termo hebraico ניתוח קיסרי ( nitúakh Keisári ) é traduzido literalmente como cirurgia cesariana. Na Romênia e em Portugal, é geralmente chamado de cesariana , que significa de (ou relacionado a) César .
Por fim, dizia-se que o praenomen romano (nome de batismo ) Caeso era dado a crianças nascidas de cesariana. Embora essa provavelmente fosse apenas uma etimologia popular popularizada por Plínio, o Velho, ela era bem conhecida na época em que o termo se tornou comum.
Ortografia
O termo cesariana é escrito de várias maneiras aceitas, conforme discutido no Wikcionário . O Medical Subject Headings (MeSH) da Biblioteca Nacional de Medicina dos Estados Unidos (NLM) usa cesariana , enquanto algumas outras obras médicas americanas, por exemplo, Saunders Comprehensive Veterinary Dictionary , usam cesariana , como a maioria das obras britânicas. As versões on-line do Merriam-Webster Dictionary e American Heritage Dictionary listam cesariana primeiro e outras grafias como "variantes".
Presença do pai
Em muitos hospitais, o parceiro da mãe é incentivado a comparecer à cirurgia para apoiá-la e compartilhar a experiência. O anestesista geralmente abaixa a cortina temporariamente durante o parto, para que os pais possam ver o recém-nascido.
Casos especiais
No judaísmo , há uma disputa entre os poskim (autoridades rabínicas) sobre se o filho primogênito de uma cesariana tem as leis de um bechor . Tradicionalmente, uma criança do sexo masculino entregue por cesariana não é elegível para o ritual de dedicação Pidyon HaBen .
Em casos raros, as cesarianas podem ser usadas para remover um feto morto ; caso contrário, a mulher terá que dar à luz e dar à luz um bebê que se sabe que nasceu morto . Um aborto tardio com procedimentos de cesariana é denominado aborto por histerotomia e muito raramente é realizado.
A mãe pode fazer uma cesariana em si mesma ; Houve casos bem-sucedidos, como o de Inés Ramírez Pérez, do México, que, em 5 de março de 2000, realizou essa ação. Ela sobreviveu, assim como seu filho, Orlando Ruiz Ramírez.
Referências
links externos
| Classificação | |
|---|---|
| Fontes externas |
|